Se realiza revisión retrospectiva, tipo serie de casos de 177 artroplastias de revisión de cadera realizadas en el periodo 2005-2015, de los cuales se reportaron un total de 54 pacientes de 75 años o más (30.50%). El sexo predominante fue el femenino; la edad media fue de 79.05 años. La indicación más frecuente para revisión fue el aflojamiento aséptico con 28 casos (51,85%), la inestabilidad o luxación, 15 casos (27,77%) y la infección periprotésica, 6 casos (11,11%). Se reporta el Índice de Comorbilidad de Charlson, de los cuales 29 pacientes (53,70%), presentaban riesgo quirúrgico alto y 25 (46,30%) riesgo quirúrgico moderado. Como complicación principal se describe fractura periprotésica intraoperatoria en 3 casos y 2 muertes relacionadas con el acto quirúrgico. En cuanto al tipo de revisión más realizado reportado, fue el recambio de ambos componentes en 36 casos (66,66%), revisión acetabular aislada con 13 casos (24,07%) y revisión femoral aislada en 5 casos (9,25%). El componente femoral más utilizado fue el vástago de revisión no cementado, bajo el principio de fijación distal en 31 casos. En el lado acetabular las copas cementadas fueron utilizadas en el mayor número de pacientes, 26 casos, en 16 de los cuales se utilizó en conjunto con techos de reconstrucción acetabular. Los resultados de la artroplastia total de revisión en pacientes octogenarios no difieren de los resultados en pacientes <70 años; además, es un procedimiento seguro y reproducible que mejora el dolor y la capacidad funcional del paciente siempre y cuando sea llevado a cabo por personal entrenado.
Palabras clave: Paciente mayor, artroplastia total de cadera, revisión de artroplastia total de cadera. Índice de Charlson.
NIVEL DE EVIDENCIA: IV
Retrospective case series review of 177 revision hip arthroplasties is conducted in the 2005-2015 period, on which 54 patients aged 75 years or more (30.50%) were reported. The majority of patients were female. Mean age was 79.05 years. The most frequent indication for revision was aseptic loosening in 28 cases (51.85%), instability or dislocation in 15 cases (27.77%) and periprosthetic infection in 6 cases (11.11%). The Charlson comorbidity index was reported, in 29 patients (53.70%) were at high surgical risk and 25 Patients (46.30%) in moderate surgical risk. As main complication Intraoperative periprosthetic fracture is described 3 cases and two related surgery deaths. As for the type of revision performed, both components replacement were described in 36 cases (66.66%), isolated acetabular revision in 13 cases (24.07%) and isolated femoral revision in 5 cases (9.25%). Most used femoral component was distal fixation cementless stem in 31 cases. On the acetabular side, cemented cups were used in 26 cases, 16 of which were used along with acetabular reconstruction cage. Revision total hip arthroplasty results in octogenarians do not differ from the results in <70 years old patients. It is also a safe and reproducible procedure that improve pain and functional capacity of patients when is carried out by well trained personnel.
Key words: Elderly patient, total hip arthroplasty, revision total hip arthroplasty, Charlson Index
Dirección. Urbanización Caurimare. Calle A-4. Piso 2, Consultorio 2-3 Policlínica Metropolitana. Caracas. Venezuela. Tlf: 02129080573 – 02129854798 – 02129851295. Correo: [email protected]
La artroplastia total de cadera (ATC), continúa siendo una operación exitosa con alto índice de satisfacción por parte del paciente [1]. Esto ha sido comprobado en numerosos estudios a largo plazo que han reportado tasas de éxito clínico de más de 90% después de un mínimo de 10 años de seguimiento, donde se evaluaron tasas de éxito clínico que incluía la satisfacción del paciente, la reducción del dolor, la mejoría funcional, y la ausencia de una nueva cirugía [2].
Sin embargo, a pesar de cambios continuos tanto en la técnica quirúrgica como en el diseño del implante, la carga de revisión en artroplastia total de cadera (definida como el porcentaje de los casos de artroplastia total de cadera de revisión en función al total de casos de artroplastia cadera) no ha disminuido, por el contrario, ha ido en aumento con el paso del tiempo. Entender las causas de falla y los tipos de revisión en artroplastia total de cadera es esencial para el correcto manejo del paciente [3].
Diversos estudios evaluaron la epidemiología de la artroplastia total de revisión en la población, y determinaron que las tasas de artroplastia de revisión aumentaron proporcionalmente a la edad, hasta los 79 años en promedio. [4].
Los cirujanos ortopédicos, se enfrentan con frecuencia a la difícil decisión de llevar a cabo o no la revisión de una artroplastia total de cadera (ATC) en pacientes mayores de 75 años con co-morbilidades asociadas. Es especialmente importante en una población de mayor edad, comprender los riesgos y beneficios que implican realizar una artroplastia total de cadera de revisión, ya que sus tasas de complicaciones siguen siendo más altos en comparación con pacientes más jóvenes [5].
El objetivo de este trabajo es evaluar las características de la población venezolana mayor de 75 años sometidas a artroplastia total de revisión, sus principales comorbilidades, principal indicación para revisión, componentes protésicos utilizados y las complicaciones inherentes al procedimiento.
Se trata de un estudio descriptivo, retrospectivo, tipo serie de casos, en el cual se llevó a cabo una revisión de la base de datos de la casuística del autor, donde se identificaron todos los casos de cirugías de revisión de remplazo articular de cadera realizados entre enero de 2005 y diciembre de 2015, incluyendo pacientes del Hospital General “Miguel Pérez Carreño” y de la Unidad de Cirugía Articular de Caracas. Más del 90% de los pacientes ingresados al estudio fueron referidos por otro cirujano y por otra institución. Entre los criterios de inclusión estaban, todos aquellos pacientes con edades comprendidas entre 75 y 100 años, con un remplazo de cadera previo que fueron sometidos a una cirugía de revisión, independientemente de la causa de la misma. Se excluyeron aquellos pacientes con cirugías previas no protésicas que ameritaron dispositivos protésicos de revisión.
Se estratificaron las variables demográficas, representadas por edad y sexo, de todos los pacientes sometidos a ATC de revisión, así como las principales comorbilidades por individuo y el Índice de Comorbilidad de Charlson. El Índice de Comorbilidad de Charlson fue creado con el objetivo de desarrollar un instrumento pronóstico de comorbilidades, que individualmente o en combinación, pudiera incidir en el riesgo de mortalidad a corto plazo (1 año) de pacientes incluidos en estudios de investigación. El Índice de Comorbilidad de Charlson se clasifica en 3 grupos: Bajo (sin comorbilidad), Moderado (1 o 2 comorbilidades), Alto (> 2 comorbilidades) [6].
Se identificaron las principales causas de revisión y el tipo de revisión realizado, es decir, revisión de ambos componentes o revisión aislada del componente acetabular o femoral. Otro parámetro evaluado, fueron las características de los dispositivos utilizados durante la ATC de revisión. En el caso del componente acetabular, se identificó el tipo de copa, cementada o no cementada (porosa). También se registraron los casos donde se utilizaron techos de reconstrucción acetabular y componente acetabular antilujante. En lo concerniente al componente femoral, se enumeraron aquellos casos donde se utilizó un vástago primario, vástagos de revisión bajo el principio de fijación distal, vástagos cementados, vástagos modulares o no convencionales y megaprótesis. En relación al uso de aloinjertos, se identificaron los casos en donde fue necesario el uso de aloinjerto de fémur distal o de cabeza femoral para la reconstrucción de pared o fondo acetabular. A nivel femoral fueron identificados aquellos casos en donde fue necesaria la utilización de aloinjerto de segmentos de diáfisis tibial o aloinjertos estructurales de fémur proximal. Por último se detallaron cuáles fueron las principales complicaciones encontradas en el grupo de pacientes evaluados.
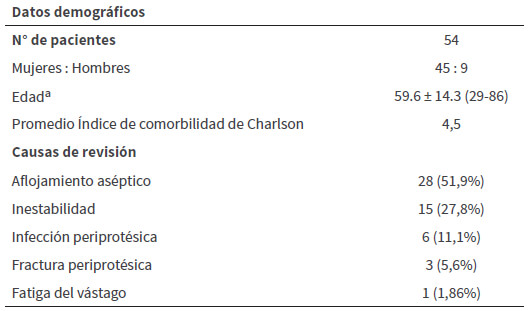
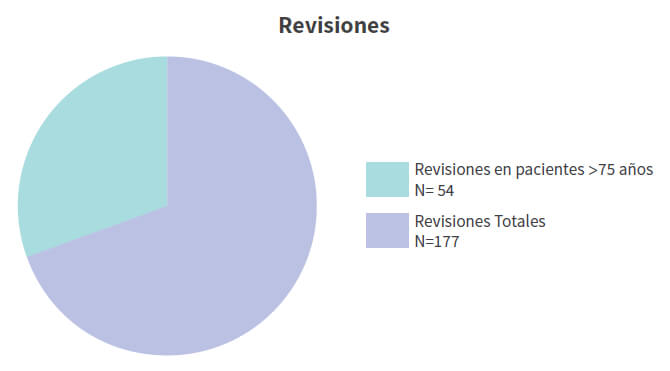
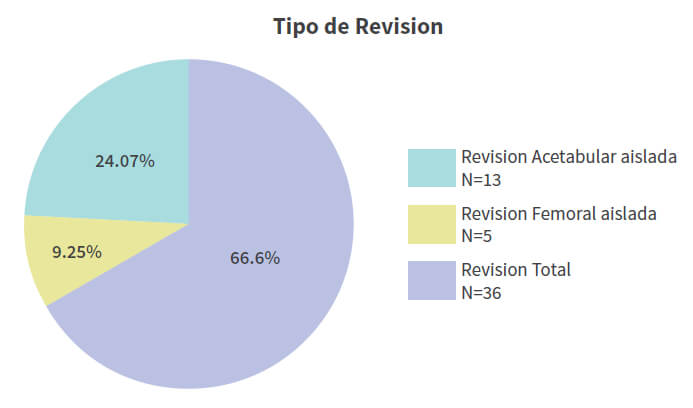
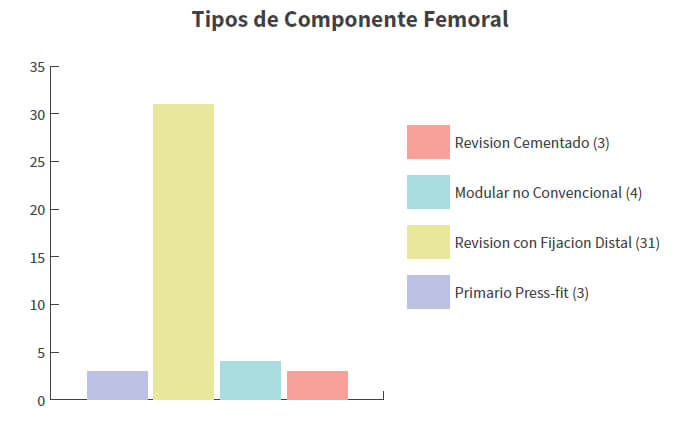
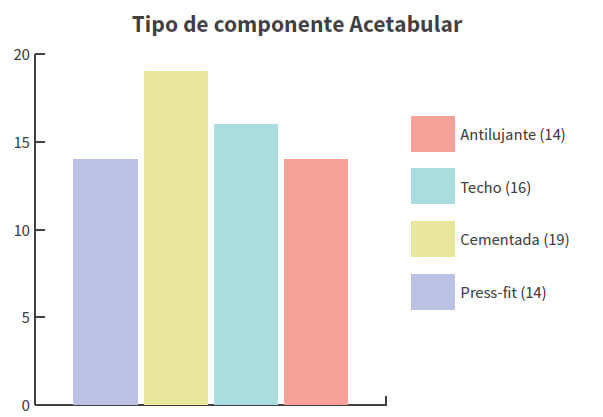
De un total de 177 artroplastias de revisión de cadera, realizadas en un periodo de 10 años, se reportó un total de 54 pacientes de 75 años o más (30.50%) (Gráfico 1); de estos, 45 eran del sexo femenino (83,33%) y 9 del sexo masculino (16,66%). La edad promedio de los pacientes sometidos a ATC de revisión fue de 79,05 años (75-93) con una desviación estándar de 4,39, todos del sexo femenino (Tabla 1). Las principales comorbilidades asociadas fueron, diabetes mellitus y arritmia cardiaca. En cuanto al Índice de Comorbilidad de Charlson: 29 (53,70%) presentaban riesgo alto y 25 (46,30%) riesgo moderado y una sobrevida estimada a los 10 años de 37,38%. La mortalidad post operatoria mediata estuvo representada por 2 pacientes (3,7%) del grupo en estudio. Entre las principales causas de revisión destacan, el aflojamiento aséptico con 28 casos (51,85%), la inestabilidad o luxación con 15 casos (27,77%) y la infección periprotésica con 6 casos (11,11%), además de 3 casos de fractura periprotésica y 1 de fatiga del vástago, como indicación de la revisión (Tabla 1). El tipo de procedimiento de revisión más comúnmente reportado fue la de ambos componentes en 36 casos (66,66%), seguido de revisión acetabular aislada con 13 casos (24,07%) y por último, revisión femoral aislada en 5 casos (9,25%)(Gráfico 2). El componente femoral más frecuentemente utilizado fue el vástago de revisión no cementado, bajo el principio de fijación distal con 31 casos (Gráfico 3). En relación al componente acetabular, la copa cementada fue utilizada en el mayor número de pacientes con 26 casos; en 16 de ellos se utilizó en conjunto con techos de reconstrucción acetabular. En 14 casos, que representaron el 25,92% del total de procedimientos de revisión fue necesario el uso de componente acetabular constreñido, para minimizar el riesgo de luxación (Gráfico 4).
En relación al uso de aloinjertos, a nivel acetabular fue necesario el uso de aloinjerto de cabeza femoral para reconstrucción de fondo acetabular en 3 casos y a nivel femoral se reportó 1 paciente en el que se utilizó segmento de diáfisis tibial.
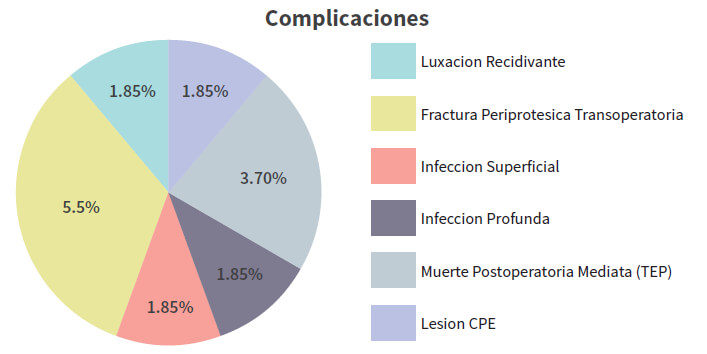
En cuanto a las complicaciones post operatorias a la cirugía de revisión, se reportaron 3 casos de fractura periprotésica transoperatoria (5,55%); 2 casos de infección periprotésica (3,70%), 2 muertes relacionadas con el acto quirúrgico (3,70%) y un caso de lesión del nervio ciático (1,85%), entre otras complicaciones (Gráfico 5).
La artroplastia de revisión en los pacientes ancianos, mayores de 80 años, ha sido relacionada con una alta tasa de complicaciones médicas y con un incremento en la mortalidad dentro de los 90 días de postoperatorio [7]. Sin embargo, existen estudios donde no hay diferencias en los resultados y complicaciones entre grupos de pacientes mayores de 79 años y menores de 70 años de edad [8].
En nuestro estudio, las revisiones en pacientes mayores a 75 años representaron el 30% de todas las revisiones realizadas, similar a los índices en la literatura [9], de hecho la edad media se encuentra casi en el octavo decenio de la vida, lo que da valor a los resultados encontrados en el aspecto epidemiológico [7, 10,11].
En cuanto a la causa de la revisión, en el reporte de Lübbeke et al [7] la principal indicación de la revisión fue el aflojamiento aséptico con un 62%, seguido de la luxación recurrente con un 27%, resultados similares al del presente estudio.
Desde el punto de vista del tipo de revisión, la tendencia en nuestro estudio fue similar a la de otros estudios [7, 12] en donde la artroplastia de ambos componentes fue la más común, seguida de la revisión acetabular aislada y por último la revisión aislada del componente femoral.
Es importante resaltar la tendencia cada vez más frecuente en el uso de vástagos porosos no cementados de fijación distal en la artroplastia de revisión independientemente de la edad del paciente con excelentes resultados, la cual fue la tendencia en esta revisión con 57%, esto demostrable por referencias como la de Paprosky et al [13], quien reporto su experiencia con 170 vástagos de revisión de porosidad distal, con una sobrevida del vástago a los 15 años del 95%. Similar a lo reportado por Christie et al [14], quienes presentaron su experiencia con vástagos S-ROM (Depuy) con una sobrevida del vástago a los 10 años del 98%. Sin embargo los vástagos de porosidad distal tienen sus limitaciones, como lo son la gran incidencia de “stress shielding” y dolor en muslo [15].
Otros problemas relativos a la revisión de ATC en pacientes ancianos incluyen, primero; la dificultad de lograr la estabilidad inicial del vástago, debido a corticales delgadas y frágiles, una cavidad medular ensanchada con morfología femoral alterada y crecimiento óseo en el hueso osteoporótico poco fiable [16] y segundo: un riesgo potencial de fractura periprotésica intra-operatoria, esta última fue la complicación más frecuente en nuestra revisión con 3 casos, resultados similares al de Lübbeke el at [7], en donde esta complicación represento el 8,7%.
La luxación representa una de las principales complicaciones postoperatorias en la artroplastia de revisión, según lo reportan diversos estudios [17, 18,19], con tasas que van desde un 7 a un 20%. Mas sin embargo en los últimos tiempos esta tendencia ha disminuido con la introducción de dispositivos de doble movilidad y constreñidos en pacientes con riesgo de inestabilidad elevado, dentro del cual se encuentran los pacientes ancianos, esto se evidencian en publicaciones como las de Lübbeke [7] y Parvizi [8], en donde las tasas de luxación decrecieron gracias al uso de este tipo de dispositivos. Esto puede explicar la baja tasa de luxación de nuestra serie, la cual estuvo representada solo por dos casos, posiblemente relacionado al gran número de componentes constreñidos empleados, en total 14 casos, que representaron el 25,92% de los procedimientos de revisión.
Autores como Ballard et al [17] reportan una alta tasa de complicaciones médicas y mortalidad postoperatorias relacionadas a la artroplastia de revisión de cadera en pacientes ancianos al compararla con pacientes más jóvenes. En nuestra revisión la mortalidad post-opertoria fue de 3,7%, similar a la reportada por Lübbeke et al [7] en cuyo estudio represento el 4,8% en los pacientes mayores de 80 años.
Observamos en nuestro estudio que los pacientes no acudían a tiempo para su tratamiento quirúrgico, sino en las etapas terminales de su patología, posiblemente por ignorancia del paciente y la familia; factores económicos, falta de credibilidad en el Sistema de Salud. Cuando tomaban la decisión eran mayores y más enfermos (comórbidos más acentuados) lo que requiere un mayor esfuerzo, tanto desde el punto de vista clínico como económico; individualmente por parte del cirujano, como desde el punto de vista colectivo de la institución hospitalaria, con la finalidad de ofrecerle un adecuado tratamiento, minimizando en la medida de lo posible los riesgos quirúrgicos.
Los altos niveles de co-mórbidos pueden resultar en aumento de la utilización de recursos directa o indirectamente (costos farmacológicos, hospitalarios, rehabilitación más lenta y retraso del alta médica). La edad avanzada se ha relacionado con un mayor costo de cuidados de ambos procedimientos, ortopédicos y no ortopédicos. La cirugía de revisión ha demostrado que requiere significativamente mayores recursos hospitalarios y médicos, en comparación a la cirugía primaria, aumentos específicos en el tiempo operatorio, duración de la estancia, y la tasa de complicaciones [20].
Entre las limitaciones observamos el carácter de la investigación, que solo es epidemiológica, y donde no reportamos resultados radiológicos postoperatorios ni seguimiento, lo cual demuestra, que haría falta estudios más específicos para comparar resultados con diferentes autores.
La revisión de artroplastia total de cadera en ancianos representa un reto tanto para el paciente como para el cirujano, es indudable el mayor riesgo quirúrgico que implica este tipo de cirugía en este grupo etario, más sin embargo, como se evidencia en este estudio, la tasa de complicaciones postoperatorias tanto quirúrgicas como clínicas se equiparan a la de pacientes más jóvenes. Es por ello que debemos considerar que es un procedimiento fiable, seguro y duradero, siempre y cuando sea llevado a cabo por personal entrenado y sea bien planificado, el cual puede garantizar a largo plazo mejoría funcional y alivio del dolor para el paciente. Por otro lado es fundamental tener en cuenta un manejo multidisciplinario tanto en la preparación del paciente, como en el seguimiento intra y postoperatorio y no considerarlo solo como un procedimiento ortopédico aislado, de esta manera podemos minimizar el riesgo de complicaciones y disminuir los costos económicos de este tipo de procedimientos.