Fecha de recepción: 12 de septiembre de 2017. Fecha de aceptación: 11 de junio de 2018.
Se realizó un estudio retrospectivo, descriptivo y observacional en el Hospital Central de San Cristóbal, Táchira, Venezuela, entre enero 2012 y diciembre 2013 para evaluar los casos de rodilla flotante tratados quirúrgicamente. Se incluyeron 35 pacientes, 85,7% de sexo masculino, edad promedio 27,14±9,95(15–51) años. 51,4% con edad menor o igual a 25 años. La etiología fue el accidente con motocicleta en 100,0% de los casos. 1(2,85%) caso de rodilla flotante bilateral. 57,14% pacientes presentaron una o más lesiones asociadas, los más frecuentes fueron el traumatismo cráneo encefálico en 29,3% y el traumatismo torácico abdominal en 26,8%. 57,14% eran politraumatizados. La rodilla flotante tipo I según Fraser fue la más frecuente en 66,7% casos. 72,2% fueron abiertas. Se operaron 36 rodillas flotantes en 35 pacientes, para un total de 36 fracturas de fémur y 36 de tibia. A 22/72(30,55%) de las fracturas se les realizó manejo con fijación externa inicial. A 17/72(23,61%) se le realizó limpieza quirúrgica al ingreso. La fijación definitiva al ingreso se realizó mediante enclavado endomedular bloqueado en 29/72(40,27%) fracturas. El tiempo de espera para el tratamiento quirúrgico inicial en promedio fue de 17,5±0,63(0-53) días. Según la escala de Karlström y Olerud se obtuvieron resultados excelentes en 9(25,0%) casos, buenos en 11(30,6%), regulares en 7(19,4%) y pobres en 7(19,4%). La tasa de consolidación en el fémur fue 88,9%y en la tibia 83,3% al término del seguimiento mínimo. La tasa de complicaciones fue de 40,00% y la tasa de reintervenciones fue de 38,80%. Rev Venez Cir Ortop Traumatol, 2018, Vol 50 (2): 52-60.
Palabras clave: Fracturas Óseas, Fijación de Fractura, Fijación Interna de Fracturas, Fijadores Externos, Fracturas Abiertas.
Nivel de Evidencia: 4
A retrospective, descriptive and observational study was made at San Cristóbal Central Hospital, Táchira, Venezuela, between January 2012 and December 2013 to evaluate the cases of floating knee surgically treated. 35 patients were included, 85,7% male, mean age 27,14±9,95(15–51) years. 51,4% with age less than or equal to 25 years. The etiology was motorcycle accident in 100,0% of cases. 1(2,85%) case of bilateral floating knee. 57,14% of patients presented one or more associated injuries, the most frequent being head trauma in 29,3% and abdominal chest trauma in 26,8%. 57,14% were polytraumatized. Fraser Type I floating knee was the most frequent in 66,7% cases. 72,2% were open. 36 floating knees were operated on in 35 patients, for a total of 36 femur and 36 tibia fractures. 22/72(30,55%) of the fractures were managed with initial external fixation. 17/72(23,61%) underwent surgical cleaning on admission. Definitive fixation on admission was performed by locked intramedullary nailing in 29/72(40,27%) fractures. The average waiting time for initial surgical treatment was 17,5±0,63(0-53) days. According to the Karlström and Olerud Scale, excellent results were obtained in 9(25,0%) cases, good in 11(30,6%), fair in 7 (19,4%) and poor in 7(19,4%). The rate of union in the femur was 88,9% and 83,3% in tibia at the end of the minimum follow-up. The complication rate was 40,00% and the reintervention rate 38,80%. Rev Venez Cir Ortop Traumatol, 2018, Vol 50 (2): 52-60.
Key words: Bone Fractures, Fracture Fixation, Internal Fracture Fixation, External Fixators, Open Fractures.
Level of evidence: 4
La Rodilla Flotante (RF) se define como la lesión músculo-esquelética dónde ocurre la asociación simultánea e ipsilateral de fracturas del fémur y la tibia (1). Una lesión traumática grave y compleja, con un elevado índice de morbimortalidad, que por lo general es el resultado de mecanismos de desaceleración instantánea y muy alta energía, bien sea por traumatismo directo sobre la extremidad, indirecto por mecanismos de rotación o por transmisión de fuerzas. La etiología reportada incluye accidentes con vehículos automotores, principalmente automóviles y motocicletas, arrollamientos, precipitaciones de altura, accidentes laborales, práctica de deportes extremos e intentos de suicidio. La epidemiología reporta principalmente pacientes jóvenes, de sexo masculino (62– 89%), con una media de edad que varía entre los 32 y 40 años (2-4).
Es muy importante resaltar, que la intensidad de la energía necesaria para fracturar simultáneamente dos de los huesos más fuertes del esqueleto, debe ser muy alta, lo que implica a su vez la asociación de importantes lesiones de las partes blandas, abiertas o cerradas, que pueden involucrar complicaciones de tipo infeccioso y daños a los tejidos circundantes que pueden provocar compromiso de la cicatrización de las heridas y la propia consolidación ósea (5,6). En cierto porcentaje, se asocian a lesiones ligamentarias, que suelen pasar desapercibidas, y lesiones vasculares y nerviosas, que pueden llevar a la amputación de la extremidad afectada. Otras complicaciones descritas frecuentemente, pero en menor proporción, son el sindrome compartimental y la rigidez post-traumática de la rodilla (7).
Por otro lado, también se reportan elevados porcentajes de afectación en otros huesos y órganos y/o sistemas simultáneamente, en especial el traumatismo craneoencefálico y el tóraco – abdominal, por lo cual la RF puede estar asociado a otras lesiones potencialmente fatales. Esto implica que los pacientes con RF deben ser abordados como pacientes politraumatizados que pueden requerir de manejo inicial multidisciplinario y de la aplicación de los protocolos del ATLS (2,7,10).
En nuestra región se han reportado elevados porcentajes de pacientes ingresados con frcaturas a la emergencia que están relacionados con accidentes con vehículos automotores, sin embargo, no se reportan específicamente los casos de RF (11).
En vista de tratarse de una lesión con importantes implicaciones locales y sistémicas, agudas y tardías, resulta importante tener claro la importancia del tratamiento quirúrgico temprano adecuado para estabilizar las fracturas, sean abiertas o cerradas, que permita la movilización temprana y un mejor manejo del paciente politraumatizado, disminuyendo de esta manera los índices de morbimortalidad y permitiendo la rehabilitación temprana del paciente y su reinserción al ambiente laboral y productivo (2-4,8,12).
El objetivo de este estudio es evaluar la epidemiología y evolución de los pacientes adultos con RF, tratados quirúrgicamente en el Hospital Central de San Cristóbal entre enero de 2012 y diciembre de 2013.
Se realizó un estudio de tipo retrospectivo, descriptivo y observacional. Se incluyeron todos los pacientes, de ambos sexos, con edad igual o mayor a 15 años que acudieron a la emergencia de traumatología del Hospital Central de San Cristóbal, Estado Táchira, entre enero de 2012 y diciembre de 2013, con diagnóstico de Rodilla Flotante, que fueron tratados quirúrgicamente y que completaron el tiempo y protocolo de seguimiento.
Se excluyeron pacientes con edad inferior a 15 años, tratados de forma no operatoria y aquellos que no cumplieran con el protocolo de seguimiento.
Las variables del estudio fueron: edad, sexo, etiología, tipo de RF según la Clasificación de Fraser (13), fractura abierta de acuerdo a la Clasificación de Gustilo y Anderson (5) lesiones asociadas, tipo de tratamiento quirúrgico, tiempo de espera-operación, resultados clínicos, resultados radiológicos y complicaciones.
Se estableció un tiempo de seguimiento mínimo de 6 meses.
Se realizó la revisión documental de las historias clínicas y del archivo digital de clínico-radiológicas de los pacientes ingresado con diagnóstico de Rodilla Flotante en el periodo establecido. Una vez identificadas, se extrajeron las variables y la información necesaria.
Se recopilaron imágenes pre-operatorias y post-operatorias de los casos identificados para su evaluación. Se estableció un seguimiento mínimo de 6 meses para ser incluido.
Los pacientes fueron evaluados desde el punto de vista funcional mediante la valoración de Karlström y Olerud (14), la cual incluye como parámetros: síntomas subjetivos (deambulación, actividades deportivas y laborales, movilidad), y síntomas objetivos (angulación y deformidades rotacionales con acortamiento de la extremidad). Así mismo se utilizó la clasificación radiológica de Montoya (15) para evaluar la consolidación ósea.
Se obtuvo el permiso del Comité de Ética de la institución, así como el permiso de la Jefatura del Servicio de Traumatología y Ortopedia “Dr. Juan Colmenares Pacheco” del Hospital Central de San Cristóbal para la realización del presente estudio y la revisión de las historias clínicas de los pacientes. Se garantizó la confidencialidad y el debido secreto de la información personal y médica, así como se garantizó el uso de la información obtenida únicamente con fines médicos y docentes. Se siguieron las Normas de FONACIT y demás convenciones vigentes sobre bioética.
Los datos fueron recolectados en un formulario diseñado para tal fin y vertidos en un formato para su análisis. Posteriormente procesados mediante el SPSS para Windows (Statistical Package for the Social Sciences de IBM; Chicago, Illinois) versión 15.0.
Las variables cualitativas en frecuencias y porcentajes y las variables cuantitativas se les aplicaron medidas de tendencia central y de dispersión (media, mediana y moda).
Se incluyeron 35 pacientes con 36 RF, que cumplieron los criterios establecidos. 30 (85,7 %) de sexo masculino y 5 (14,3 %) femenino. La edad promedio de los pacientes fue de 27,14±9,95 (15–51) años. 51,4 % de los casos presentaron edad menor o igual a 25 años. De acuerdo a la distribución por grupo etario se encontraron 10 (28,57 %) entre 15-19 años, 6 (17,14 %) entre 20-24, 5 (14,28 %) entre 25-29 y 30- 34, 3 (8,57 %) entre 35-39, 2 (5,71 %) entre 40-44 y 45-49 y 1 (2,85 %) con 50 o más. En todos los casos (100,00%) la etiología fue el accidente con motocicleta. 1(2,85 %) paciente presentó RF bilateral.
De acuerdo a la clasificación de Fraser (13) para RF, 24(66,7%) casos fueron tipo I, 6 (16,7 %) tipo IIA, 2 (5,6 %) tipo IIB y 4 (11,1 %) tipo IIC.
26 (72,2 %) RF fueron abiertas. Según la clasificación de Gustilo y Anderson (5), 3 (7,9 %) eran grado I, 5 (13,2 %) grado II, 23 (60,5 %) grado IIIA, 4 (10,5 %) grado IIIB y 3 (7,9 %) grado IIIC.
12(46,2%) pacientes presentaron fracturas abiertas concomitantes de fémur y tibia, 11(42,3%) fracturas abiertas sólo de tibia y 3(11,5%) sólo de fémur. 20(57,1%) pacientes presentaron alguna lesión asociada, siendo los más frecuentes el traumatismo cráneo encefálico con 12 (29,3 %) casos y el traumatismo torácico abdominal con 11(26,8 %).
15 (42,9 %) pacientes se ingresaron con el diagnóstico de politraumatizado, siendo manejados de forma inicial según los protocolos del ATLS (9,10).
Encontramos que todos los pacientes (100,00%) fueron tratados de la siguiente forma: Una vez ingresados los pacientes con diagnóstico clínico de RF, fueron evaluados de acuerdo a las pautas del ATLS (9,10). En todos los casos se realizó estabilización neurológica y hemodinámica, y se inició un esquema de tromboprofilaxis al momento de su ingreso. Las extremidades fueron inicialmente estabilizadas o inmovilizadas de forma temporal con férulas u otros dispositivos de acuerdo a su disponibilidad. Igualmente se inició un esquema de antibióticos en los casos de fractura abierta y en aquellos sometidos a tracción esquelética. Una vez estables fueron llevados a la sala de imágenes para su exploración imagenológicas. Se obtuvieron radiografías de tórax proyección anteroposterior, pelvis centrada en pubis proyección anteroposterior, fémur y tibia en sus proyecciones anteroposterior y lateral panorámica, y rodilla en su proyección anteroposterior y lateral.
En los casos que fue necesario se realizó lavado y desbridamiento temprano en la emergencia. El momento de la cirugía dependió de las condiciones estables o inestables del paciente, del tipo de lesión abierta o cerrada de las partes blandas y de la disponibilidad del material necesario.

En el tratamiento definitivo temprano, así como en el definitivo diferido en aquellos pacientes en que se realizó y se aplicaron los conceptos de la Cirugía de Control de Daños en Ortopedia (16), la elección del material de osteosíntesis dependió del tipo de RF según la clasificación de Fraser (13) y de la localización de cada fractura (diafisiaria, metafisiaria o epifisiaria). El tiempo de espera para la realización del tratamiento temporal y/o definitivo dependió de la disponibilidad de los implantes de elección.
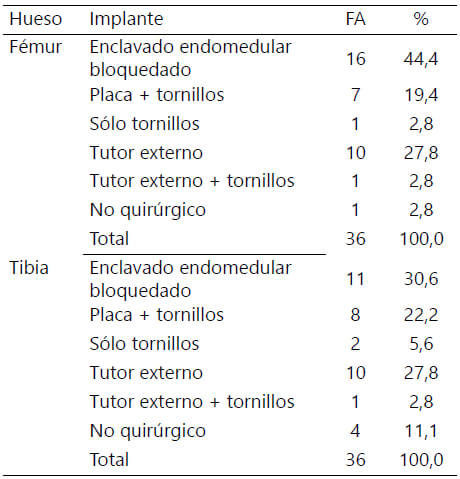
Con respecto al tratamiento quirúrgico, se trataron 36 RF en 35 pacientes, para un total de 72 fracturas de fémur y tibia. A 22/72 (30,55 %) de las fracturas se les realizó manejo con fijación externa inicial. Al momento del ingreso se le realizó limpieza y exploración quirúrgica a 17/72 (23,61 %) fracturas y repitiéndose tantas veces fue necesario. 1/72 (1,38 %) requirió exploración y reparación vascular. La fijación definitiva al ingreso se realizó mediante enclavado endomedular bloqueado en 29/72 (40,27 %) fracturas, osteosíntesis con placa y tornillos en 15/72 (20,83 %) fracturas y sólo tornillos en 6/72 (8,33 %) fracturas. Los tipos de tratamiento según hueso afectado se muestran en la tabla 2.
Por otro lado, el tiempo de espera para el tratamiento quirúrgico inicial en promedio fue de 17,5±0,63 (0-53) días. 50 % de los pacientes esperó al menos 16,5 días por su tratamiento inicial, fuera temporal o definitivo. En 4/72 (5,55 %) fracturas no se cumplió el tratamiento quirúrgico planteado por no disponer del implante adecuado para su fijación durante la estancia hospitalaria de los mismos.
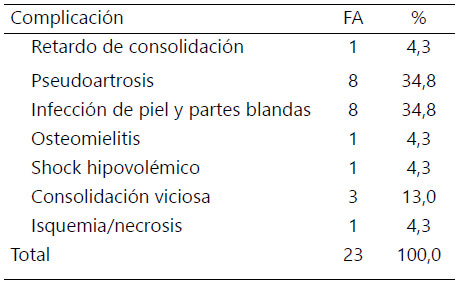
14 (40,00 %) pacientes presentaron algún tipo de complicación, siendo las más frecuentes la infección de piel y partes blandas y la pseudoartrosis con 8 (34,8 %) casos cada una. No hubo ningún caso de tromboembolismo pulmonar o graso.
En las 67 fracturas que fueron operadas, se realizaron 26/67 (38,80 %) reintervenciones, siendo la más común el cambio de fijador externo temporal por enclavado endomedular como tratamiento definitivo en 9/26 (34,6 %) casos, seguido de la cura de pseudoartrosis en 5/26 (19,2 %), limpieza quirúrgica/fistulectomía 4/26 (15,4 %), cambio de fijador externo temporal por osteosíntesis con placa y tornillos en 3/26 (11,5 %), dinamización de clavo y amputación 2/26 (7,7 %) cada uno y osteotomía correctora en 1/26 (3,8 %).
La fisioterapia fue iniciada al día siguiente de la cirugía con ejercicios isométricos para el cuádriceps femoral e isotónicos para los flexores de la rodilla, sin embargo, la fisioterapia asistida por personal capacitado en medicina física y rehabilitación fue muy irregular según lo referido en las historias. Fue permitida la deambulación sin apoyo usando muletas por seis semanas en promedio, seguido por apoyo parcial. El apoyo total fue permitido sólo después de confirmarse la consolidación clínica y radiológica.
La evaluación clínica y radiológica fue realizada durante el periodo de seguimiento en la consulta externa, hasta que se confirmó la consolidación total de las fracturas.
De acuerdo a la escala de Karlström y Olerud (14), 9 (25,00 %) pacientes alcanzaron resultados excelentes, 11 (30,60 %) buenos, 7 (19,4 %) regular y 7 (19,4 %) pobres. Lo que representa 55,6 % resultados satisfactorios y 38,8 % insatisfactorios. De acuerdo a la Escala Radiológica de Montoya (15), en el fémur, 32/36 (88,9 %) RF alcanzaron consolidación grado 4 al término del seguimiento mínimo, 1/36 (2,8 %) grado 3, 1/36 (2,8 %) grado 2 y 2/36 (5,6 %) “no evaluable”. Para la tibia, 30/36 (83,3 %) alcanzaron consolidación grado 4, 2/36 (5,6 %) grado 2, 2/36 (5,6 %) grado 3 y 2/36 5,6 %) “no evaluable”. Los 2 (5,6 %) casos “no evaluables”, en ninguna de las dos escalas, se corresponden con aquellos en los que se realizó amputación supracondílea.
Por tal motivo podemos deducir que, aunque los resultados radiológicos obtenidos son excelentes, mientras que los resultados funcionales muestran poca diferencia entre satisfactorios e insatisfactorios, motivado principalmente a la movilidad o rigidez articular del miembro afectado, lo cual está relacionado directamente con la calidad y regularidad de la fisioterapia realizada por los pacientes en su postoperatorio, y no tanto por trastornos en la consolidación ósea de las fracturas u otras causas.
La RF es un verdadero reto terapéutico para el Traumatólogo y Ortopedista, tanto por la severidad de las propias fracturas, como por las lesiones asociadas y el elevado riesgo de morbimortalidad temprano y tardío. En nuestro estudio, encontramos mayor afectación de pacientes masculino en edades económicamente productivas, lo cual concuerda con lo publicado en otros trabajos (3,4,7,8,17-21). La principal y única etiología en nuestro estudio fue el accidente con motocicletas, lo cual difiere de otros estudios que refieren distintas etiologías además de ésta (3,17,18,21).
En nuestro estudio utilizamos la Clasificación de Fraser para la Rodilla Flotante de 1978 (13) y encontramos que el tipo más frecuentes fue la II, lo cual difiere de Lugones (4) y concuerda con lo reportado por González y cols (17), Saavedra y cols (18) y Fuentes y cols (21). En el año 2013 fue presentada una Clasificación de Fraser Modificada por Ran y cols (19) que evalúa otros parámetros como las fracturas de rótula, por lo que recomendamos su uso en futuras investigaciones.
En nuestro estudio 72% de las RF fueron abiertas, lo cual está en relación con lo publicado por Ríos y cols (3) y otros autores (18,21). En cuanto a las lesiones asociadas, encontramos que casi el 60% de los pacientes presentaron alguna lesión asociada, lo cual está en relación con lo reportado en la literatura (4,18,20,21).
La asociación de estas lesiones en un elevado porcentaje, hace necesario que los pacientes con RF que ingresan a la emergencia sean tratados como pacientes politraumatizados y manejados de acuerdo a los protocolos del ATLS (9,10).
El protocolo de tratamiento quirúrgico es fundamental para los resultados a corto y largo plazo. En caso que el paciente lo requiera, bien sea por sus condiciones locales o sistémicas, se debe realizar una estabilización quirúrgica temprana con fijadores externos como medida de Control de Daños en Ortopedia (16). Por otro lado, si las condiciones locales y sistémicas lo permiten, pudiera plantearse tratamiento definitivo en agudo, ya sea mediante enclavado endomedular fresado o sin fresar, fijación con placas o fijación con tornillos únicamente, dependiendo de la localización y la complejidad de la fractura.
En la RF el enclavado endomedular bloqueado es el implante que se ha relacionado con menos complicaciones cuando ambas fracturas son diafisiarias y no articulares (3,17,21).
Ostrum (22), en el año 2000 describió el enclavado de ambas fracturas a través de una única incisión parapatelar interna de 4 cm con inserción retrógrada del clavo femoral y anterógrada del tibial. La cual sigue siendo hoy en día la indicación en RF tipo I de Fraser (13) o RF verdadera de Blake y McBryde (1), y fue la combinación con la que observamos mejores resultados y menos complicaciones en nuestra serie.
Se recomienda que la fractura de fémur sea la primera en enclavarse (21), porque permite la flexión de la rodilla necesaria para realizar el enclavado de la tibia y, por otro lado, si el paciente se descompensa, permite colocar rápidamente un yeso o un fijador externo en la tibia para facilitar su manejo en las unidades de cuidados intensivos (2).
En las fracturas con desplazamiento articular es necesaria la reducción abierta y la fijación con placas para conseguir un mejor resultado radiológico y funcional (2,3,18,19,21). En otros casos, si las partes blandas no están en condiciones en fracturas cerradas o abiertas, o si el paciente se encuentra inestable hemodinámicamente o metabólicamente, entonces se recomienda aplicar los protocolos del Control de Daños en Ortopedia (16) y, de forma temporal, estabilizarlos con fijadores externos hasta dichas condiciones mejoren y permitan la conversión definitiva a osteosíntesis (2,18) tal y como se realizó en el 30,55% de los casos de esta serie.
Los resultados funcionales de acuerdo a la Escala de Karlström y Olerud (14) obtenidos en nuestra serie son similares a los presentados en otros trabajos, sobre todo en aquellos donde los mejores resultados fueron en aquellos pacientes tratados con enclavado endomedular bloqueado para ambas fracturas (3,12,17-19,21).
En conclusión, los resultados clínicos y radiológicos del tratamiento quirúrgico de la RF en adultos, depende principalmente de la complejidad de la propia lesión, afectación de partes blandas, de la presencia de lesiones asociadas, de la existencia de complicaciones, del tiempo y tipo de tratamiento quirúrgico aplicado, y finalmente del cumplimiento de un esquema de fisioterapia periódico y adecuado.
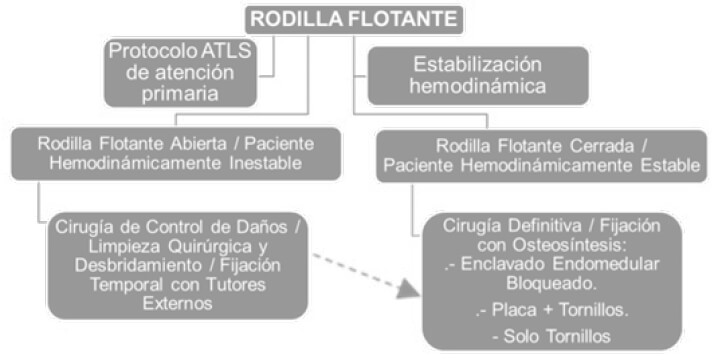
El mejor tratamiento para estas fracturas es la estabilización temprana y de ser posible de forma definitiva, que va a permitir la rápida movilización del paciente y disminuir las complicaciones que trae períodos prolongados en cama, para lo cual proponemos un Protocolo de Tratamiento Quirúrgico para Rodillas Flotantes (Figura 1), el cual se recomienda sea implementado en el servicio de Traumatología y Ortopedia del Hospital Central de San Cristóbal.