Fecha de recepción: 16 de diciembre de 2018. Fecha de aceptación: 10 de enero de 2019.
La enfermedad de Müller Weiss es una entidad clínica rara que provoca una alteración compleja en la estructura y biomecánica del pie. Es una displasia del escafoides tarsiano producida en la infancia, pero sin síntomas hasta la edad adulta. Su etiología no está bien definida y aún no está totalmente entendida. Se han propuesto numerosas teorías: osteonecrosis primaria, osteocondritis, malformación congénita, causas traumáticas o biomecánicas, y evolución anormal de la enfermedad de Köhler. La teoría más aceptada actualmente, propuesta por Maceira, combina un retraso en la osificación del escafoides sumado a una distribución no uniforme de las fuerzas de compresión. Realizamos la presentación de un caso de nuestra institución, paciente masculino de 21 años quien consulta por dolor en mediopié, realizándose diagnostico de enfermedad de Müller Weiss y se realiza resolución quirúrgica con artrodesis talo-navículo-cuneiforme con excelentes resultados en el posoperatorio inmediato. Asimismo, presentamos una revisión de la literatura para un mejor entendimiento de esta rara patología y su presentación clínica. Rev Venez Cir Ortop Traumatol, 2019, Vol 51 (1): 25-30.
Palabras clave: Extremidades, Huesos Tarsianos, Enfermedades del Pie, Huesos del Pié, Deformidades Adquiridas del Pie.
Nivel de Evidencia: 4
Müller Weiss disease is a rare clinical entity that causes a complex alteration in the structure and biomechanics of the foot. Itis a dysplasia of the tarsal scaphoid produced in childhood, but without symptoms until adulthood. Etiology is not well defined and is not yet fully understood. Numerous theories have been proposed: primary osteonecrosis, osteochondritis, congenital malformation, traumatic or biomechanical causes, and abnormal evolution of Köhler’s disease. The currently most accepted theory, proposed by Maceira, combines a delay in ossification of the scaphoid coupled with a non-uniform distribution of compression forces. We present a case from our institution, a 21-year-old male patient who consulted for pain in the mid foot, a diagnosis of Müller Weiss disease was made and a surgical resolution was performed with talo-naviculo-cuneiform arthrodesis with excellent results in the immediate postoperative period. Likewise, we present a review of the literature for a better understanding of this rare pathology and its clinical presentation. Rev Venez Cir Ortop Traumatol, 2019, Vol 51 (1): 25-30.
Key words: Extremities, Tarsal Bones, Foot Diseases, Foot Bones, Acquired Foot Deformities.
Level of evidence: 4
https://doi.org/10.55137/2019.51.1.004
Autor de correspondencia: Carlos Goschenko, email: [email protected]. Conflictos de interés: Los autores declaran que no existen conflictos de interés. Este trabajo fue realizado con recursos propios sin subvenciones.
La enfermedad de Müller Weiss fue descrita por primera vez en 1925 por Scmitch, quien reporto el primer caso en un paciente con endocrinopatía, sin embargo, fue el Dr. Müller el primero en describir los hallazgos en 1927, Konrad Weiss, radiólogo australiano, describió hallazgos muy parecidos en dos pacientes. Müller lo calificó como un defecto congénito, mientras que Weiss reportó similitudes con la necrosis del semilunar descrita por su maestro por Kienböck (1). Su etiología no está bien definida y aún no está totalmente entendida. Se han propuesto numerosas teorías: osteonecrosis primaria, osteocondritis, malformación congénita, causas traumáticas o biomecánicas, y evolución anormal de la enfermedad de Köhler. La teoría más aceptada actualmente, propuesta por Maceira (2), combina un retraso en la osificación del escafoides sumado a una distribución no uniforme de las fuerzas de compresión.
Maceira en su serie de casos reporta mayor frecuencia en mujeres y generalmente se presenta entre la cuarta y quinta década de la vida, los cambios radiológicos típicos incluyen un hueso navicular en forma de coma con colapso lateral y cambios subsecuentes en retropié, mediopié y antepié típicos asociados a la afección del navicular. Clínicamente la entidad se caracteriza por dolor y aumento de volumen en cara lateral de mediopié, generalmente asociado a trauma menor (2).
Presentamos el caso de un paciente masculino de 21 años con enfermedad de Müller Weiss y mostramos su diagnóstico, tratamiento y evolución.
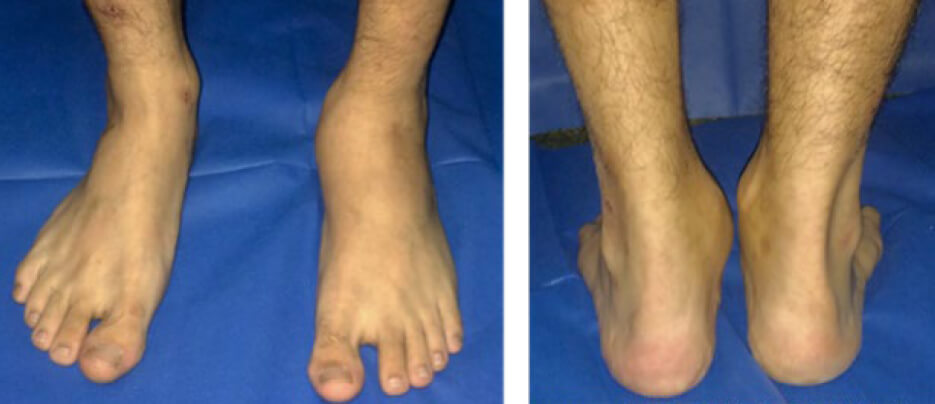
Se trata de paciente masculino de 21 años quien acude por dolor en cara lateral de mediopie de 2 años de evolución, progresivo que limita la marcha, posterior a traumatismo por inversión en tobillo izquierdo durante actividad deportiva, acude a múltiples facultativos recibiendo tratamiento con AINES y posteriormente con inmovilización suro-pédica por 6 semanas sin presentar mejoría, con aumento de la intensidad del dolor posterior a inmovilización, acude a nuestro centro donde se evidencia al examen físico aumento de volumen en cara lateral de mediopié izquierdo con dolor a la palpación, rangos articulares disminuidos, desviación en valgo del retropié, llenado capilar menor de 3 segundos, pulsos periféricos presentes y simétricos, sin evidencia de compromiso neurológico motor o sensitivo y marcha con cojera (Figura 1).
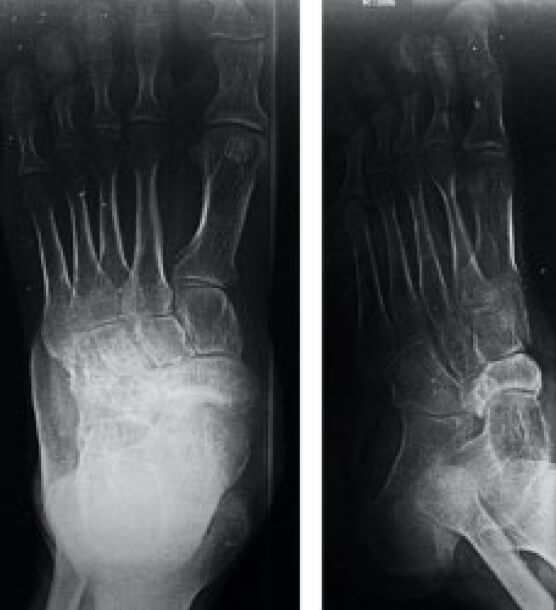
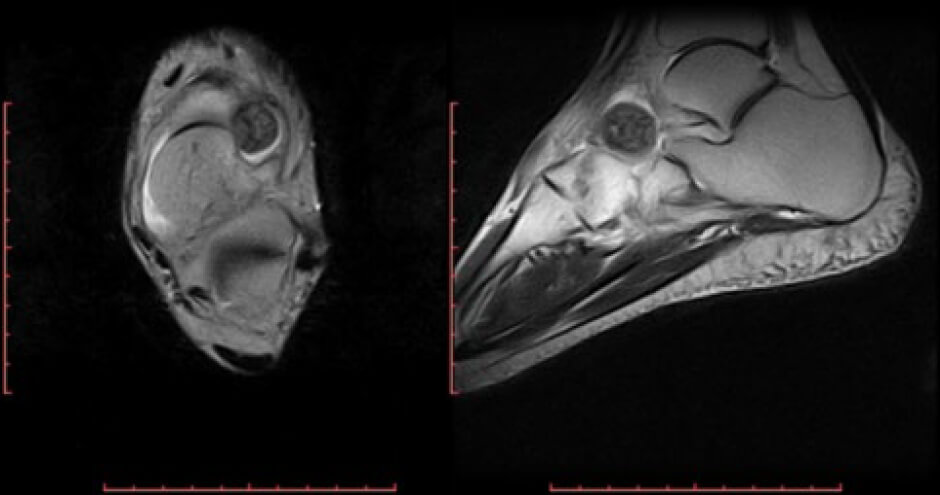
Se realiza estudio de imagen Rx de pie izquierdo AP-OBL donde se evidencian cambios escleróticos alrededor de hueso navicular (Figura 2), se indica RMN de pie y tobillo que reporta LOE en mediopié con hipo intensidad de señal en imágenes potenciadas en T2 de forma redondeada de 168 mm x 166 mm en corte trasversal y 148mm x 168mm en corte transversal en relación con cara lateral de hueso navicular rodeado de halo de hiperintesidad de señal e imágenes compatibles con proceso inflamatorio alrededor de la lesión (Figura 3).
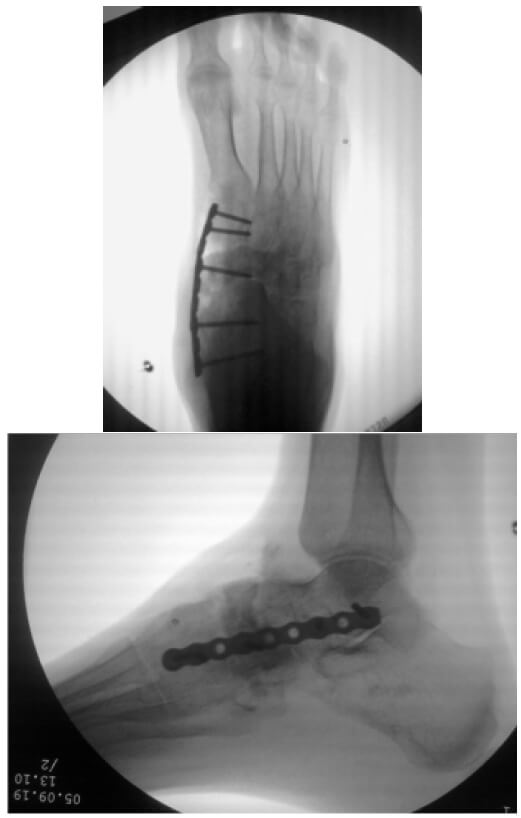
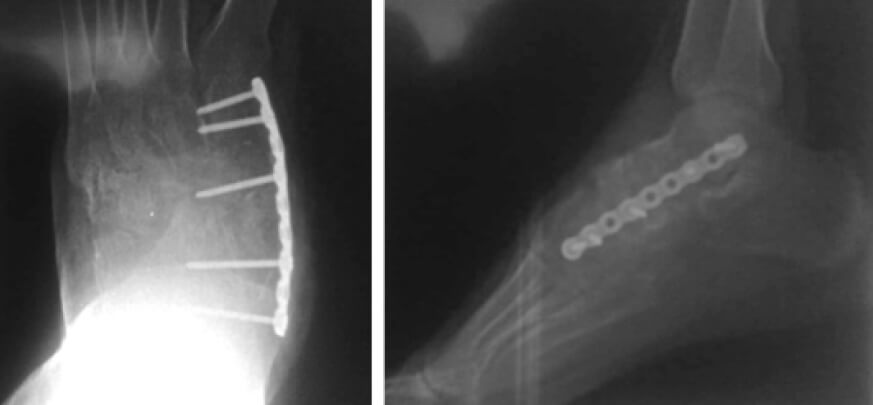
Se realiza resolución quirúrgica con paciente en decúbito supino, con exanguinación e isquemia crural en la extremidad afectada, se realiza abordaje dorsal para exposición de la articulación talo-navicular y naviculo-cuneiforme, se retira todo el cartílago articular de ambas articulaciones, posteriormente se reduce deformidad de retropié y mediopié y se fija temporalmente con alambres de Kirschner, se procede a pre moldear una placa recta de 2,7 mm y de realiza fijación interna, se toma injerto de hueso en calcáneo Ipsilaterales a través de un abordaje lateral mínimo, y se coloca para aumentación, se confirma reducción con intensificador de imágenes, se retiran alambres de Kirschner y se coloca inmovilización suro-pédica (Figura 4). En postoperatorio inmediato se coloca inmovilización por 8 semanas y se restringe apoyo. Luego de 8 semanas el paciente acude a control con mejoría importante del dolor y control radiológico con evidencia de consolidación (Figura 5), se retira inmovilización y se inicia apoyo progresivo y fisioterapia.
La enfermedad de Müller Weiss descrita originalmente por Scmitch y Luego por Müller y Weiss a quienes debe su nombre, es una patología del mediopié que afecta a la articulación talo-navicular o coxa pedís(3). La coxa pedís, en analogía a la cadera que presenta movimientos en todos sus ejes y forma una articulación de bola en su cesta, está formada por el hueso navicular (Acetábulo) y el talo (cabeza femoral), está rodeada de una capsula articular, es una articulación sinovial y su capsula se encuentra reforzada por múltiples ligamentos entre ellos: Ligamento cuneo navicular plantar y dorsal, ligamento bifurcado, Ligamento Spring y los ligamentos cuboideo-naviculares. La irrigación del navicular es centrípeta y está dada por la arteria pedía y la arteria plantar medial. Su epidemiologia no está bien definida ya que se cree existe un gran número de casos que pasan desapercibidos y no son diagnosticados, Maceira reporta en su serie de casos una frecuencia de 73 % en mujeres, y generalmente se asocia a condiciones socio-económicas bajas y retardo de crecimiento(2). Clínicamente la enfermedad se caracteriza por una necrosis del Navicular y el paciente acude por dolor crónico en mediopié y aumento de volumen, generalmente asociado a un trauma menor, en casos avanzados se puede presentar dolor en rodilla, producto de una rotación externa de tibia que provoca alteración de la distribución de carga con subsecuente osteoartrosis. El pie puede presentar múltiples deformidades dependiendo de lo avanzado de la enfermedad, con cambios que afectan el retropié como el varo de la articulación astrágalo-calcánea pero que a la inspección simple puede aparentar un valgo, esto debido a que la deformidad en el navicular general un colapso de la columna medial que lleva a un pie plano pero manteniéndose el astrágalo en línea con el navicular por lo que genera a la inspección un valgo paradójico del retropié que realmente se encuentra en varo. En el mediopié se evidencia un acortamiento y colapso de la columna medial con aplanamiento de la bóveda plantar lo que genera pes planus, y en antepié, debido al colapso de la columna medial, provoca un aumento de la transmisión de cargas hacia el segundo metatarsiano. La etiología de esta enfermedad es incierta, existen múltiples teorías, que incluyen, osteonecrosis primaria o secundaria, trauma o alteración de la biomecánica, defectos congénitos, displasia, migración de cuboides accesorio(2). Maceira propone ciertos prerrequisitos que deben existir para que ocurra la enfermedad; el primero es una alteración biomecánica que produce una compresión del aspecto lateral del navicular por fuerzas de carga que son mal distribuidas en el hueso, cualquier alteración que lleve a una desviación de las cargas hacia la cara lateral del navicular (Varo subtalar, braquimetatarsalgia del primer rayo, algunas formas de pie cavo) puede contribuir a la enfermedad. La segunda condición o prerrequisito es una osificación sub-optima del Navicular, como el retardo de crecimiento. El ultimo prerrequisito son los factores externos que pueden alterar la osificación del hueso o comprometer su irrigación, como la diabetes, deficiencias nutricionales, alcohol, cigarrillo, uso de cortico-esteroides, desordenes metabólicos y reumáticos (1,3).
Los estudios de imagen más utilizados son la radiología simple de pie con carga en proyecciones AP y LAT, generalmente proveen suficiente información para el diagnóstico, otros estudios utilizados incluyen Resonancia magnética nuclear y Tomografía axial computarizada. Radiológicamente se pueden evidenciar cambios típicos en diferentes regiones del pie:
Tobillo y retropié: Subluxaciónperitalar, resultando en varo de retropié, en proyecciones laterales se puede evidenciar un seno del tarso amplio debido a la disminución del ángulo talo-calcáneo (rango normal 25-40°); y retro-posición del peroné cuando existe rotación externa de tibia.
Mediopie: A medida que el navicular colapsa, presenta una forma de coma o reloj de arena y subluxación peritalar.
Antepié: Se evidencia un colapso del arco plantar medial, con una horizontalización o paralelismo de los metatarsianos, cambios hipertróficos en el segundo rayo y alteración de la línea de Meary.
En cuanto al tratamiento, algunos autores reportan el manejo conservador con calzado de suela semirrígida, aunque reportan malos resultados. Entre las diferentes opciones quirúrgicas que se han descrito tenemos la artrodesis talo-navicular, la fijación interna del navicular, la triple artrodesis y la artrodesis talo-naviculo-cuneiforme. En cuanto a la fijación interna, es la opción menos invasiva y tiene como finalidad preservar las articulaciones involucradas y de esta manera preserva la movilidad de las mismas, pero reporta malos resultados debido a la falta de stock óseo para lograr una fijación estable, la artrodesis talo navicular no resuelve la incongruencia de la articulación naviculo-cuneiforme y en la literatura se reporta mayor reincidencia del dolor en el postoperatorio. Al igual que la anterior la triple artrodesis no corrige la incongruencia de la articulación naviculocuneiforme, pero presenta mejores resultados clínicos (4).
La artrodesis talo-naviculo-cuneiforme descrita por Viladot para la fijación del arco interno del pie a través de un abordaje medial (5), y similar a la artrodesis propuesta por Hoke (6) pero con extensión a la articulación talo-navicular. Watson Jones también describió esta técnica a través de un abordaje posterior (7). La necesidad de un alargamiento del tendón de Aquiles debe tenerse en cuenta en casos particulares. Asimismo, la deformidad del retropié debe corregirse cuando se observa un varo, ya sea a través de una reducción y fijación al momento de realizar la artrodesis o con una osteotomía de calcáneo (4).
El manejo postoperatorio incluye la inmovilización por 10-12 semanas y el apoyo asistido a partir de la cuarta semana.
Luego de retirar la inmovilización se recomienda el uso de plantillas de soporte para el arco plantar, especialmente en casos conde la inmovilización era plana (8).