Fecha de recepción: 22 de noviembre de 2019. Fecha de aceptación: 23 de diciembre de 2019.
La Osteopetrosis Infantil Maligna es una enfermedad rara cuya incidencia es de 1/200.000 RNV. Es autosómica recesiva y su diagnóstico es clínico y radiológico, se conoce también como “Enfermedad de huesos de mármol” o Enfermedad de Albers-Schönberg, y es ocasionada por el aumento de la sustancia osteoide, debido a una alteración en la función de los osteoclastos. Alrededor del 70% de los pacientes presentan fallas para mantener el Ph adecuado para la reabsorción del hueso lo que produce diferentes alteraciones en el proceso de osificación, así como daños neurológicos y hematológicos. Presentamos el caso de paciente escolar femenina de tres años de edad quien es traída por la madre por presentar dolor en pierna derecha posterior a caída de su propia altura, al examen físico se evidencia amaurosis bilateral, nistagmo horizontal, hepato esplenomegalia, dolor y limitación funcional en pierna derecha, se solicitan estudios radiológicos, donde se evidencia aumento de la densidad ósea y esclerosis difusa. Con dicha asociación sindromática se plantea el diagnóstico de osteopetrosis infantil maligna. Rev Venez Cir Ortop Traumatol, 2019, Vol 51(2): 80-84.
Palabras clave: Anomalías Congénitas, Osteopetrosis, Huesos, Esqueleto, Ortopedia, Anomalías Musculo esqueléticas.
Nivel de evidencia: 3b
Malignant Infantile Osteopetrosisis a rare disease whose incidence is 1 / 200,000 RNV. Its an autosomal recessive and its diagnosis is clinical and radiological. Its also known as “Marble bone disease” or Albers-Schönberg disease, and its caused by an increase in the osteoid substance, due to an alteration in the function of the osteoclasts. Around 70% of patients have failures to maintain the adequate Ph for bone resorption, which produces different alterations in the ossification process as well as neurological and hematological damage. We present a three-year-old female school patient who is brought in by the mother for presenting pain in the right leg after falling from her own height, the physical examination shows bilateral amaurosis, horizontal nystagmus, hepatosplenomegaly, pain and functional limitation in Right leg, radiological studies are requested, showing increased bone density and diffuse sclerosis. With this syndromic association, the diagnosis of malignant infantile osteopetrosis is proposed. Rev Venez Cir Ortop Traumatol, 2019, Vol 51(2): 80-84.
Key words: Congenital Abnormalities, Osteopetrosis, Bones, Skeleton, Orthopedics, Musculoskeletal Abnormalities.
Level of evidence: 3b
https://doi.org/10.55137/2019.51.2.005
Autor de correspondencia: Dr. Manuel Brito, email: [email protected]
Conflictos de interés: Los autores declaran que no existen conflictos de interés. Este trabajo fue realizado con recursos propios sin subvenciones.
Osteopetrosis, es el nombre genérico de varias enfermedades raras de un solo gen caracterizado por esclerosis ósea. Se conocen al menos once formas con diferentes modos de herencia y gravedad, que acumulativamente tienen una incidencia de >1:100,000/habitantes. La enfermedad se origina por una falta reducida o completa de la función osteoclástica y, como consecuencia, deterioro de la resorción ósea. En dos tercios de los pacientes, los osteoclastos se forman normalmente, pero no pueden reabsorber hueso de manera efectiva debido a mutaciones que afectan el transporte de cloro e hidrogeniones. Es autosómica recesiva y su diagnóstico es clínico y radiológico, se conoce también como “Enfermedad de huesos de mármol” o “Enfermedad de Albers-Schönberg” (1,3).
Etiológicamente se ha establecido que existen mutaciones en por lo menos 10 genes humanos son las causantes de más de 70% de todos los casos de Osteopetrosis Infantil Maligna (OIM) (4). Se han descrito otras formas muy raras, causadas por mutaciones en CAII, OSTM1, NEMO, PLEKHM1, KINDLIN3 y SLC29A3, que deterioran la actividad de los osteoclastos por diferentes mecanismos. Esta variabilidad genética resulta en una heterogeneidad fenotípica extrema, con formas que van desde asintomáticas a rápidamente fatal.
El diagnóstico puede ser difícil y retrasado. Dado que algunos síntomas conducen a la sospecha de otras enfermedades. El pronóstico es malo por lo general con muerte en los primeros años de vida, todo depende de las características genéticas de la patología y su expresión fenotípica, el tratamiento por lo general está orientado al soporte básico y el control de los síntomas, en algunos pacientes se ha visto buenos resultados de las repercusiones hematológicas posterior al trasplante de medula ósea (3,4).
El objetivo de este trabajo es presentar un caso de Osteopetrosis Infantil Maligna.
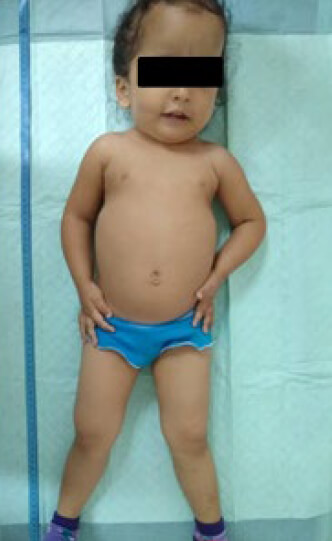
Paciente preescolar femenino de 3 años de edad, natural de San Cristóbal, procedente de Capachito, quien es traída por la madre por presentar dolor en su miembro inferior de carácter punzante de moderada a fuerte intensidad en pierna izquierda no irradiado y sin acalmia, posterior a caída desde su propia altura, es valorada por el servicio de traumatología, al examen físico se evidencia: FC: 90 lpm; FR: 20 rpm; Peso: 12 kg; Talla: 80 cm; P/E: 15; P/T: -3DE; T/E: -3DE; CC: 54CM y P: 90.
Paciente en condiciones clínicas estables, a febril, hidratada, eupneica, macrocéfala, ojos asimétricos, pupilas isocoricas, normo reactivas a la luz, con nistagmo horizontal y con estrabismo, nariz recta fosas nasales permeables, pabellón auricular de implantación baja, conducto auditivo externo permeable sin secreciones, mucosa oral húmeda, cuello cilíndrico simétrico sin adenopatías, tórax simétrico normo expansible murmullo vesicular audible en ambos campos pulmonares sin agregados, ruidos cardiacos rítmicos sin soplos, abdomen globoso, ruidos hidroaereos presentes, blando no doloroso a la palpación superficial ni profunda, hepatomegalia y esplenomegalia 2 cm por debajo del reborde costal, genitales externos femeninos normo configurados, extremidades simétricas eutróficas sin edema, a nivel de miembro inferior derecho se evidencia dolor a la palpación así como limitación funcional, neurológico vigil, activa, amaurosis bilateral.
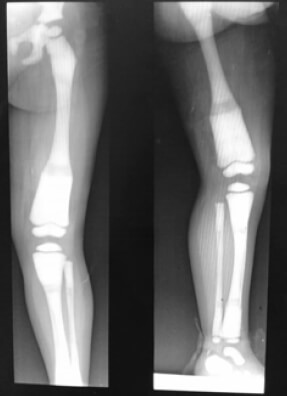
La paciente fue manejada en conjunto con el servicio de pediatría y se solicitó un Survey Radiológico Óseo para el estudio de la misma (Figura 1 y 2), así como la obtención de fotos clínicas para la documentación del caso (Figura 3)
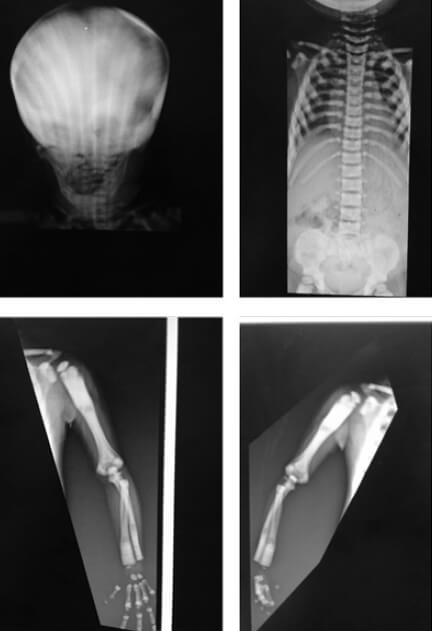
Se solicita estudio ecosonográfico abdominal que reporta: Hígado tamaño LHD: 8,2CM LHI: 4,3cms con un ecopatrón homogéneo y ecogenicidad conservada, bordes lisos y ángulos agudos; Conclusión: hepatomegalia leve.
Con los hallazgos clínicos y radiológicos antes mencionados se concluye el diagnóstico de Osteopetrosis Infantil Maligna Clásica.
La paciente es valorada por el Servicio de Hematología Pediátrica quien realiza hematología especial, que reporta anemia y presencia de células inmaduras.
Igualmente se interconsultaron los servicios de cirugía pediátrica, oftalmología y genética como parte del protocolo de manejo y evaluación de estos casos. La paciente es planificada para realizar biopsia de medula ósea para determinar genotipo y definir pronóstico y viabilidad de un transplante de médula ósea.
El tejido óseo tiene una constante actividad dinámica a lo largo de la vida, llevada a cabo por una serie de células y una matriz celular muy activas; la formación del hueso se hace mediante diferentes mecanismos que integran un balance entre la formación del hueso y la reabsorción del mismo (5) el cual debe ser perfectamente regulado y equilibrado (4).
Los osteoclastos son células multinucleadas, móviles, gigantes, especializadas que se encargan de degradar, reabsorber, y remodelar el hueso; en la OIM se produce un fallo en los mecanismos de apoptosis celular de los osteoclastos por lo que se produce un hueso muy calcificado, con poca elasticidad y mayor fragilidad (2,6).
La OIM tiene una etiología autosómica hereditaria de carácter recesivo poco frecuente, con un pronóstico no favorable ya que en promedio los niños fallecen a los dos o tres años de edad sin tratamiento, el diagnóstico es complejo y muchas veces puede confundirse con otras patologías (4). Se puede clasificar en tres tipos dependiendo de las características clínicas y la edad de comienzo de los síntomas, así pues se describen: La Osteopetrosis Autosómica Recesiva Maligna o Clásica en la cual existe osteo-esclerosis, fracturas, talla corta, neuropatías compresivas asociada a falla hematológica como producto de la alteración de la medula ósea; La Osteopetrosis Autosómica Recesiva Intermedia; y la Osteopetrosis Autosómica Dominante con una edad de inicio tardía y que cursa con una clínica desde asintomática hasta fatal (2).
Por las características clínicas anteriormente descritas, nuestra paciente es un caso de Osteopetrosis Autosómica Recesiva Maligna o Clásica ya que la paciente presenta signos radiológicos de osteoesclerosis, neuropatías compresivas, y alteraciones hematológicas asociadas como anemia, presencia de células inmaduras, y alteraciones con tendencia al déficit en el crecimiento lineal.
El diagnóstico de esta patología es principalmente clínico y radiológico, y se describen características como aumento densidad ósea, defectos de modelado óseo, la patognomónica imagen de “hueso dentro de hueso” por defectos en la reabsorción, fracturas de los huesos largos, costillas y procesos acromiales y un cráneo denso. Todos estos hallazgos se pueden visualizar en radiografías convencionales por lo que no se indican estudios más especializados como la tomografía en primer momento. Está indicado también la realización de estudios ecográficos cerebrales para poder descartar otras alteraciones del sistema nervioso central (7).
Las manifestaciones de mayor severidad con potencial riesgo para la vida del paciente son principalmente la pancitopenia, la sepsis y la osteomielitis (2). En el presente caso las complicaciones que ha presentado la paciente a nivel hematológico se caracterizan por una anemia normocítica normocrómica, con aumento de células inmaduras en la circulación periférica. Al examen físico se puede encontrar hepatomegalia y esplenomegalia, signos indirectos de hematopoyesis secundaria compensatoria.
También son frecuentes las neuropatías compresivas del nervio óptico, sin embargo, es importante destacar que la patología no altera o daña la estructura del nervio directamente, si no que por el estrechamiento de los orificios de salida se reduce la vascularización y se produce la atrofia nerviosa (7).
Su manejo se puede dividir en dos grandes grupos: El manejo sintomático de las complicaciones y el manejo médico de la enfermedad (2). Actualmente, el manejo médico de la enfermedad se puede realizar en tres modalidades: 1) el tratamiento farmacológico y la restricción en la dieta; 2) el trasplante de médula ósea y 3) la terapia genética.