Fecha de recepción: 14 de diciembre de 2018. Fecha de aceptación: 23 de diciembre de 2019.
La osteomielitis del cuerpo vertebral es una patología rara y su presentación puede variar mucho de acuerdo al segmento de la columna vertebral afectado por el germen patógeno, siendo el dolor el principal síntoma que refiere el paciente. El alza térmica no suele estar presente en la mayoría de los casos y existen pocos cambios en los exámenes de laboratorio. La historia clínica es esencial para un correcto diagnóstico, así como una alta sospecha, ya que esta patología no suele cursar con los signos típicos de una infección osteomuscular, por lo que muchas veces suele pasar desapercibida hasta estadios avanzados de la enfermedad. Presentamos el caso de paciente masculino de 40 años de edad portador de VIH quien acude por presentar síndrome de cauda equina secundario a osteomielitis vertebral quien ameritó una cirugía descompresiva de emergencia por abordaje posterior donde se tomaron muestras para cultivo y se aísla germen atípico como agente causal. Rev Venez Cir Ortop Traumatol, 2019, Vol 51 (2): 85-89.
Palabras clave: Infecciones, Tuberculosis, Sangre, Columna Vertebral, Espondilitis.
Nivel de Evidencia: 4
Osteomyelitis of the vertebral body is a rare pathology and its presentation can vary greatly according to the spine segment affected by the pathogenic germ, and the pain is the main symptom referred to by the patient. Thermal spike is not usually present in most cases and there are few changes in laboratory tests. The clinical history is essential for a correct diagnosis, as well as a high suspicion, since this pathology does not usually present with the typical signs of a musculoskeletal infection, so it often goes unnoticed until advanced stages of the disease. We present a 40-year-old male patient with HIV who presented with cauda equina syndrome secondary to vertebral osteomyelitis who required emergency decompressive surgery by posterior approach where samples were taken for culture and atypical germ was isolated as the causative agent. Rev Venez Cir Ortop Traumatol, 2019, Vol 51 (2): 85-89.
Key words: Infections, Tuberculosis, Blood, Tuberculosis, Spine, Spondylitis.
Level of evidence: 4
https://doi.org/10.55137/2019.51.2.006
Autor de correspondencia: Carlos L. Goschenko T., email: [email protected]
Conflictos de interés: Este trabajo fue realizado con recursos propios sin subvenciones. Los autores declaran que no existen conflictos de interés.
La infección piógena en la columna, incluyendo la osteomielitis, generalmente afecta el cuerpo vertebral y el disco intervertebral. Es una patología poco común que es de inicio insidioso y de curso lento, que genera clínica neurológica de compresión medular o radicular en estadios más avanzados de la enfermedad. La ubicación más común es en la parte baja de la columna torácica y la parte alta de la columna lumbar (1), Se han reportado diferentes grupos de osteomielitis crónica del cuerpo vertebral (OCCV), entre los cuales se encuentran la Brucelar, Tuberculosa y Piógena (2).
El síndrome de cauda equina se refiere a la compresión de las raíces nerviosas sacras dentro de la parte baja del canal medular distal a la primera vértebra lumbar y se caracteriza por dolor lumbar, parestesias en silla de montar y disfunción sexual, urinaria o rectal, generalmente se asocia a algún trastorno traumático, neoplasia, infecciones o causas iatrogénicas (3).
La OCCV secundaria a procedimientos odontológicos está documentada y se asocia a endocarditis incipiente (4) por lo que el germen causal aislado suele ser diferente al de la Osteomielitis Crónica (OMC) de huesos largos. El S. aureus es el principal agente causal de OMC en el ser humano ya sea por vía hematógena o por continuidad (5). El Steptococcus sanguinis en un coco gramnegativo anaerobio facultativo de la familia del Streptococcus viridans, forma parte de la flora habitual de la cavidad oral y está presente generalmente en la placa dental (6) y se ha descrito como agente causal de endocarditis posterior a procedimientos bucales o cirugías maxilo-faciales (4).
La OCCV es una entidad clínica poco frecuente y con una gran variedad de agentes causales, por lo que es importante conocer esta patología para lograr un correcto diagnóstico y tratamiento. Presentamos el caso de paciente masculino de 40 años de edad quien fue diagnosticado con Osteomielitis Vertebral por germen atípico, quien curso clínicamente con un síndrome de cauda equina, realizándose una descompresión de canal medular de emergencia.
Masculino de 40 años de edad, HIV positivo sin tratamiento de retro virales, quien acude a centro hospitalario por presentar dolor lumbar de fuerte intensidad, no irradiado, progresivo, que empeora con la actividad física y limita las actividades diarias, es evaluado en otro centro donde se indica tratamiento ambulatorio con analgésicos y reposo absoluto.
Posterior a 7 días de tratamiento, persiste con dolor lumbar de fuerte intensidad ahora irradiado a miembros inferiores, concomitante presenta debilidad en ambos miembros inferiores y parestesias en región de la entrepierna. Por no presentar mejoría acude a nuestro centro presentando parestesias en silla de montar, debilidad en miembros inferiores, impotencia sexual y pérdida de control de esfínteres, niega fiebre u otra sintomatología.
Al examen físico FC: 90 FR: 14 TA: 120/75 se evidencia parestesias en entrepierna, Lasegue positivo a 30 grados bilateral, fuerza muscular de ambos miembros inferiores abolida y reflejos osteotendinosos III/IV; se indica resonancia magnética nuclear que reporta hiperintensidad de señal en imágenes potenciadas en T2 a nivel de cuerpo vertebral de L3 con alteración de la morfología de cuerpo vertebral de L3 y afección del disco intervertebral L3- L4, con compromiso foraminal derecho y disminución del canal espinal a nivel de L3 (Figura 1).
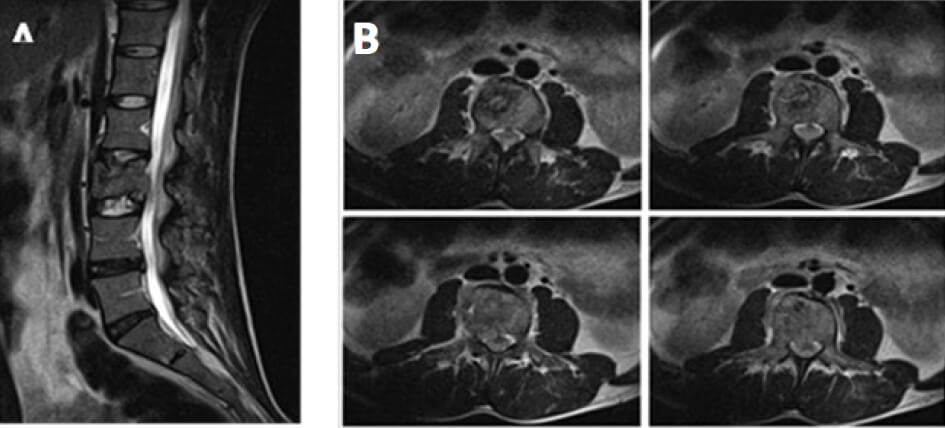
Se diagnostica “Síndrome de cauda equina secundario a compresión extramedular por probable proceso infeccioso en cuerpo vertebral de L3” y se planifica intervención quirúrgica de emergencia realizándose cirugía de descompresión de canal a través de abordaje posterior con laminectomía mas facetectomía y foraminotomía bilateral, toma de muestras de tejido de cuerpo vertebral de L1, L3 y tejido circundante (Figura 2). Las cuales se envían para cultivo y antibiograma para gérmenes típicos, atípicos y coloración de Ziehl-Neelsen.
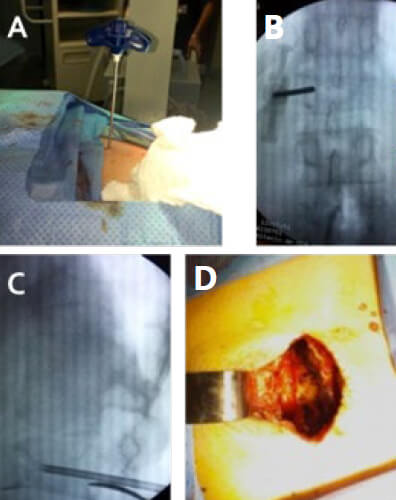
El paciente presenta mejoría clínica importante a las 24 horas del acto quirúrgico con fuerza muscular 2/5 en Miembros Inferiores y leve dolor lumbar 2/10, reflejos osteotendinosos II/IV. se egresa con tratamiento ambulatorio y reposo absoluto en cama.
Se reciben resultados de cultivo a los 7 días de egreso reportando resultado positivo para Streptococcus sanguinis en dos muestras tomadas de cuerpo vertebral de L3, se realiza interrogatorio exhaustivo y paciente refiere cirugía odontológica 1 mes previo al inicio de enfermedad actual, se indica tratamiento con Vancomicina, actualmente en espera de evolución clínica para decidir instrumentación y manejo definitivo.
Las infecciones osteoarticulares en pacientes con HIV son raras y generalmente se presentan en pacientes que cursan con abuso de sustancias ilícitas. Los pacientes con HIV son 2.6 veces más propensos a padecer osteomielitis vertebral o discitis y tienen un riesgo 11 veces mayor de tuberculosis vertebral que los pacientes que no padecen HIV (1).
La presentación clínica más común es el dolor lumbar, temperatura mayor a 38,5 °C y se ha reportado debilidad en extremidades inferiores en caso de abscesos piógenos que producen compresión medular, en algunos casos raros presentándose como un síndrome de cauda equina (3,7,8). En nuestro caso el paciente al llegar a nuestra institución ya presentaba signos y síntomas que sugerían un síndrome de cauda equina. El Síndrome de cauda equina tiene múltiples etiologías, las más comunes se deben a patologías del disco, pero también puede haber causas traumáticas o infecciosas, como los abscesos epidurales o abscesos piógenos extramedulares que provocan compresión de las raíces nerviosas a ese nivel.
La sintomatología más frecuente en esta patología es el dolor lumbar intenso, ciatalgia bilateral, parestesias en silla de montar y disfunción urinaria, anal o sexual (3,7). Por otro lado, el principal agente causal de la OCCV es el S. aureus, Seguido por E. coli. (1), aunque en adultos mayores aumenta la prevalencia de los bacilos Gram negativos con etiologías generalmente asociadas a infecciones urinarias, del tracto digestivo y patologías odontológicas, que tienen como agente causal la familia de Streptococcus viridans; cuya presencia puede asociarse a endocarditis infecciosa (6).
En el presente caso el agente causal aislado fue Streptococcus sanguinis, un coco Gram positivo de la familia Viridans, presente en la cavidad oral como parte de la flora bucal que se adhiere a la placa dental, sus principales características virulentas son la presencia de adhesinas, lipoproteínas, proteínas ancladas a la pared celular y presencia de pili, que facilita la adhesión a la cavidad oral y las plaquetas así como otros tejidos (4,6).
El tratamiento adecuado de la Osteomielitis vertebral es la antibioticoterapia de 8 a 12 semanas (5) y, en nuestro caso, debido a la presencia de un síndrome de cauda equina, la descompresión del canal medular. En cuanto a la instrumentación en pacientes con infección vertebral en un estudio de cohorte con 813 pacientes con osteomielitis vertebral, discitis, abscesos epidurales y espondilodiscitis que fueron a cirugía, 137 requirieron instrumentación con una tasa de fracaso de 23% en una media de 4 meses (9).
En nuestra la revisión solo se encontraron 2 casos reportados en la literatura en inglés sobre osteomielitis crónica vertebral con el Streptococcus sanguinis como agente causal, por lo que es un agente inusual y poco común dentro de una patología con baja prevalencia dentro de la población.