Fecha de recepción: 13 de febrero de 2020. Fecha de aceptación: 14 de agosto de 2020.
En la literatura, el tratamiento ideal para las fracturas de 3 y 4 fragmentos de húmero proximal, es quirúrgico; actualmente no existen estudios que hayan demostrado la eficacia de la utilización de inmovilizador en rotación externa para el tratamiento de las fracturas de húmero proximal tipo III de la clasificación de Neer. El objetivo de este estudio es evaluar la eficacia del tratamiento con inmovilización en rotación externa en pacientes con fracturas tipo NEER-III de húmero proximal en la Fundación Hospital Ortopédico Infantil periodo enero 2010 - diciembre 2013. Se realizó un estudio descriptivo, retrospectivo y transversal, mediante la revisión documental de los casos de fracturas de húmero proximal Neer III. Se incluyeron 9 pacientes, con edad promedio de 53 años, 55,6 % de sexo masculino, con afectación predominante del lado derecho en 77,8 %. Los pacientes fueron tratados de manera no operatoria con inmovilizador en rotación externa, la inmovilización estuvo en el rango de 1-2 semanas, el retiro de la inmovilización estuvo en promedio de entre 8-10 semanas y la consolidación coincidió con el retiro de la inmovilización que fue mayoritariamente entre 8-10 semanas. Con esto, se concluyó que el sexo más afectado fue el masculino, con predominio de miembro derecho y la afectación estuvo en promedio a 53 años de edad, teniendo en cuenta que los criterios de Hertel influyeron en el pronóstico de la consolidación de las fracturas, pues los pacientes que no cumplieron con los criterios de Hertel mostraron una consolidación de un 100 %. Rev Venez Cir Ortop Traumatol, 2017, Vol 52 (1): 32-36.
Palabras clave: Fracturas del húmero, extremidad superior, inmovilización, tratamiento conservador.
Nivel de Evidencia:
In the literature, the ideal treatment for fractures of 3 and 4 fragments is surgical treatment; currently there are no studies that have demonstrated the efficacy of the use of immobilization in external rotation for the treatment of type III proximal humerus fractures of the Neer classification. Therefore, we propose to evaluate the efficacy of treatment with external rotation immobilization in patients with type NEER-III fractures of the proximal humerus at the Fundación Hospital Ortopédico Infantil from January 2010 to December 2013. For this, a retrospective review of Neer III proximal humerus fractures in the mentioned period was performed, using a sample of 9 patients, age 53 years with a standard deviation of 28 years, male sex (55.6 %) and the affected limb was mostly right (77.8 %). The patients were treated conservatively with immobilizer in external rotation, immobilization was in the range of 1-2 weeks, the withdrawal of immobilization was on average between 8-10 weeks and consolidation coincided with the withdrawal of immobilization, which was mostly between 8-10 weeks. With this, it was concluded that the most affected sex was male, with predominance of the right limb and the affectation was on average at 53 years of age, taking into account that the Hertel criteria influenced the prognosis of fracture consolidation, since the patients who did not meet the Hertel criteria showed a consolidation of 100 %. Rev Venez Cir Ortop Traumatol, 2017, Vol 52 (1): 32-36.
Key words: Humeral fractures, upper extremity, immobilization, conservative treatment.
Level of evidence:
https://doi.org/10.55137/2020.52.1.005
Trabajo de Investigación Original e Inédito presentado en las Jornadas de Las 3 Épocas, Caracas 17 de enero de 2020, como requisito para el ascenso a la Categoría de Miembro Titular de la Sociedad Venezolana de Cirugía Ortopédica y Traumatología
Autor de correspondencia: Juan Vallés, email: [email protected]. Conflictos de interés: Los autores declaran que no existen conflictos de interés. Este trabajo fue realizado con recursos propios sin subvenciones.
Las fracturas de húmero proximal son las segundas en frecuencia del miembro superior y las terceras después de las fracturas de cadera en la población adulta (1-2). Aumentando su incidencia en mujeres como resultado de una caída de bajo impacto. En más de un 85 % de los casos se consideran que no están desplazadas, ameritando tratamiento conservador. Pero en las fracturas desplazadas existe gran controversia de su tratamiento mediante tratamiento quirúrgico. Actualmente existen dispositivos mediante placas atornilladas de ángulo fijo, clavos intramedulares cortos bloqueados y prótesis modulares especialmente diseñadas para fracturas que han mejorado los resultados funcionales de los pacientes (2).
En el año 1953, Neer; basado en las observaciones de Codman las clasifica tomando en cuenta los segmentos y su desplazamiento más que la localización de la fractura. La clasificación de las fracturas de hombro más frecuente es la de Neer (1). Neer consideró cuatro segmentos potenciales del húmero proximal: el segmento articular, la tuberosidad mayor, la tuberosidad menor y la diáfisis humeral. Las fracturas en dos, tres o cuatro fragmentos incluyeron el desplazamiento de alguno o de todos los segmentos antes mencionados. Cada uno de estos, esta potencialmente asociado a una luxación de la cabeza del húmero anterior o posterior.
En la presentación inicial de la fractura, puede ser difícil delinear el patrón y numero de fragmentos exactos de la fractura. En el sistema de clasificación AO/ASIF (2), que se actualizó conjuntamente con la clasificación OTA en 2007 (3), se describen tres tipos principales (A, B, C), que a su vez se dividen en tres grupos, cada uno con otros tres subgrupos. Las fracturas de tipo A son extraarticulares, unifocales, con suministro vascular intacto, las fracturas tipo B son extraarticulares, bifocales, con posible compromiso vascular, y las fracturas tipo C son articulares, con una alta probabilidad de compromiso vascular. La mayoría de las fracturas proximales de húmero no están desplazadas o están apenas desplazadas. A menudo se cita la estimación de Neer, cerca del 45 % de todas las fracturas proximales del húmero son sin desplazamiento, es decir, que ningún fragmento del hueso esta desplazado más de 1 centímetro o angulado más de 45 grados (4). Sin embargo, en un estudio prospectivo de más de 1000 fracturas proximales del húmero se informó una cifra inferior al 49 % (5).
La reducción de la densidad trabecular y el adelgazamiento de la cortical dejan a la población senil en considerable riesgo de fractura con mecanismos de lesión de baja energía. Aproximadamente el 80 % de las fracturas del húmero proximal en los pacientes jóvenes entre los 18 y 36 años de edad, tienen un desplazamiento mínimo o nulo y responden de manera favorable al tratamiento conservador con programas de rehabilitación. Problemas médicos coexistentes deben ser apreciados en esta población de pacientes. Las fracturas del húmero proximal en los jóvenes representan lesiones de alta energía asociadas con un considerable desplazamiento y otras lesiones.
El objetivo de este estudio es evaluar el uso del tratamiento no operatorio para las fracturas de humero proximal y determinar si es posible realizarlo con inmovilización en rotación externa en pacientes con fractura Neer III, mediante la evaluación de la evolución clínica y radiológica además de los criterios de Hertel para el pronóstico de las fracturas de humero proximal.
Se realizó un estudio de tipo descriptivo, transversal y retrospectivo. Se incluyeron todos los pacientes mayores de 10 años, de ambos sexos, con menos de 3 semanas de evolución, no epilépticos, con fractura de humero proximal tipo Neer III tratados de forma no operatoria con inmovilización en rotación externa por la Clínica de Hombro de la Fundación Hospital Ortopédico Infantil entre enero 2010 y diciembre 2013. Se realizó un muestreo intencional de tipo no probabilístico.
Se excluyeron pacientes con lesión completa del manguito de los rotadores, con fracturas que involucren la superficie articular, fractura asociada a una luxación de la cabeza humeral, pacientes con falta de tolerancia y colaboración al tratamiento, fracturas con más de 3 semanas de evolución y pacientes epilépticos.
Todas las historias clínicas fueron revisadas al igual que los estudios radiológicos de cada paciente, y dichos pacientes fueron contactados telefónicamente para complementar información de los cuestionarios.
Los datos fueron recolectados en un formulario diseñado para tal fin y vertidos en un formato para su análisis. Posteriormente procesados mediante el SPSS para Windows (Statistical Package for the Social Sciences de IBM; Chicago, Illinois) versión 20.0. Las variables cualitativas en frecuencias y porcentajes y las variables cuantitativas se les aplicaron medidas de tendencia central y de dispersión.
Se solicitó autorización al Comité de Ética de la Institución. Se siguieron los principios mostrados en la Declaración de Helsinki y normas FONACIT. Todos los pacientes firmaron un formulario de Consentimiento informado. Se garantizó la confidencialidad de la identidad y de la información obtenida del paciente.
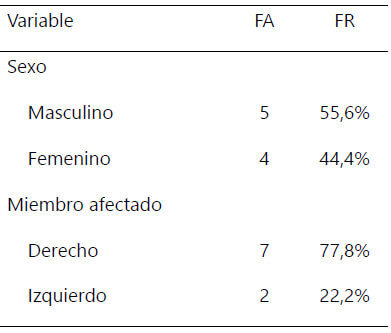
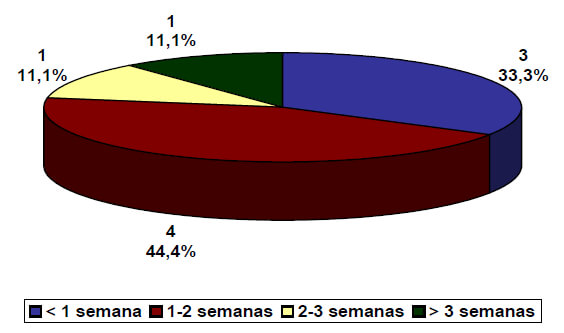
Se incluyeron 9 pacientes en el estudio. La edad promedio fue 53±28 años, 5 (55,6 %) de sexo masculino. El lado afectado con mayor frecuencia fue el derecho en 7 (77,8 %) (Tabla 1). La mayoría de los pacientes tuvo al menos entre 1-2 semanas de evolución 4 (44,4 %).
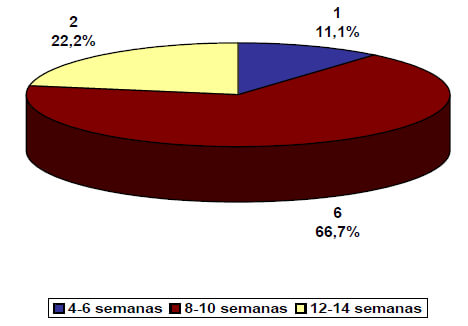
El tiempo de retiro de la inmovilización se encontró mayoritariamente entre 8-10 semanas en 6 (66,7 %) casos (Gráfico 2). Con respecto al tiempo de consolidación de la fractura, en 6 (66,7 %) pacientes fue entre 8-10 semanas; 1 (11,1 %) entre 4-6 semanas y 2 (22,2 %) no consolidaron.
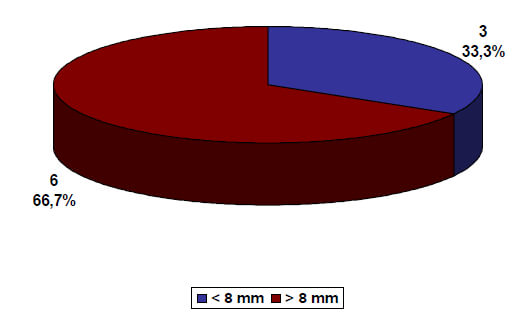
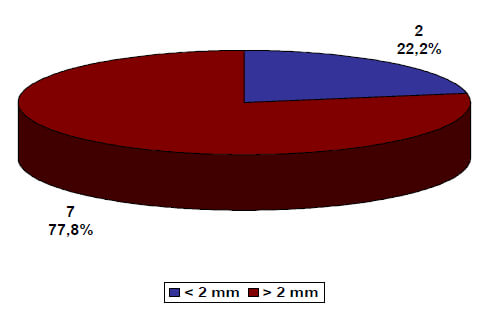
Sobre los criterios de Hertel (gráfico 3 y 4), sobre el criterio de extensión metafisiaria en 6 (66,7 %) pacientes fue < 8 mm y en 3 (33,3 %) >8 mm; y sobre la disrupción de la bisagra medial en 7 (77,8 %) fue < 2 mm y en 2 (22,2 %) >2 mm.
El sexo más afectado fue el masculino, con predominio de miembro derecho y la afectación estuvo en promedio a 53 años de edad. La inmovilización estuvo en el rango de 1-2 semanas, el retiro de la inmovilización estuvo en promedio de entre 8-10 semanas. La consolidación coincido con el retiro de la inmovilización fue mayoritariamente entre 8-10 semanas. Los criterios de Hertel influyeron en el pronóstico de la consolidación de las fracturas los pacientes que no cumplieron con los criterios de Hertel mostraron una consolidación de un 100%.
Con la implementación del tratamiento de inmovilización en rotación externa, hemos obtenido resultados alentadores, inclusive para el tratamiento de este tipo de fracturas que actualmente se maneja quirúrgicamente. Sin embargo, encontramos algunas limitantes al respecto. Para efectos de la medicina basada en evidencias es de hacerse notar que para la actualidad no hay estudios publicados al respecto.
En nuestro estudio, la serie de casos estudiados es pequeña, utilizándose la población con diagnóstico de fracturas de humero proximal Neer III como sujetos de experimentación, no disponemos de un patrón de referencia y/o comparación a largo plazo por lo que sugerimos realizar otros estudios con mayor número de pacientes.