Fecha de recepción: 31 de julio de 2020
Fecha de aceptación: 16 de septiembre de 2020.
El COVID-19 inicio en diciembre del 2019 en la ciudad de Wuhan, China. Actualmente estamos aprendiendo sobre la atención de los pacientes, y la adaptación del personal de salud ante la pandemia. El objetivo de esta revisión es fomentar las bases para la elaboración de un protocolo nacional en áreas quirúrgicas ante la presencia del COVID-19. Consta de 14 publicaciones de acceso libre a través de PUBMED y ELSEVIER como buscadores digitales, se enmarcaron a través de las acciones de salud de diferentes instituciones a nivel mundial, y de las labores en áreas quirúrgicas, teniendo como resultado la suspensión de intervenciones no prioritarias, conservación de las cirugías de emergencia y aquellas cuya evolución simbolice complicaciones para el paciente. La utilización adecuada de los equipos de protección personal, y la distribución de las acciones de trabajo en situaciones de riesgo ante pacientes con COVID-19 o probables. Es de destacar la utilización de redes sociales y telemedicina para continuar las actividades académicas y la difusión de información adecuada para pacientes y personal de salud. Rev Venez Cir Ortop Traumatol, 2021, Vol 53(1): 2-9.
Palabras clave: COVID-19; Coronavirus; Cirugía; Manejo; Protocolo; Pandemia
COVID-19 started in December 2019 in the city of Wuhan, China. We are currently continuing to learn about patient care, and the adaptation of health personnel to the pandemic. The objective of this review is to promote the bases for the development of a national protocol in surgical areas in the presence of COVID-19. It consists of 14 free access publications through PUBMED and ELSEVIER as digital search engines, they were framed through the health actions of different institutions worldwide, and work in surgical areas, resulting in the suspension of non-priorities surgical interventions, conservation of emergency surgeries and those whose evolution symbolizes complications for the patient. The proper use of personal protective equipment, and the distribution of work actions in risky situations with patients with COVID-19 or probable. It is worth highlighting the use of social networks and telemedicine to continue academic activities and the dissemination of adequate information for patients and health personnel. Rev Venez Cir Ortop Traumatol, 2021, Vol 53(1): 2-9.
Key words: COVID-19; Coronavirus; Surgery; Management; Protocol; Pandemic.
https://doi.org/10.55137/2021.53.1.001
Autor de correspondencia: [email protected], +584128545171
Los autores declaran no tener conflictos de interés.
En diciembre del 2019 inicia en la provincia de Wuhan, China, la propagación de un nuevo Coronavirus que no se ha identificado previamente en humanos. El COVID-19 como fue llamado por científicos, proviene de una gran familia de virus conocidos por causar enfermedades que van desde un resfriado común hasta manifestaciones clínicas más severas como las observadas en el Síndrome Respiratorio por el Coronavirus de Oriente Medio (MERS, 2012) y el Síndrome Respiratorio Agudo Grave (SARS, Asia 2003).
A pesar de que son virus zoonóticos, es decir, que se transmite de los animales a las personas, los datos científicos indican que las personas se infectan por contacto directo o indirecto, lo que correspondió con la alerta mundial el 11 de marzo de 2020 como Pandemia debido al número creciente de pacientes con COVID-19 y el aumento además del índice de morbilidad y mortalidad. (1)
Actualmente los servicios quirúrgicos no se encuentran de primera línea contra el virus, si tenemos en cuenta el tipo de morbilidad asociada al espectro respiratorio de manejo médico (no intervencionista). Aun así, se deben tener presente la presencia latente de este virus en fómites, pacientes asintomáticos, e incluso en pacientes sintomáticos con patologías quirúrgicas.
La experiencia con agentes patógenos similares es escasa, sin embargo existe un número significativo de investigaciones y protocolos, los cuales podemos transpolar a tiempos actuales y de esta forma disminuir la transmisión en nuestras áreas quirúrgicas.
Se realizó una revisión sistemática de acuerdo con los artículos de información publicados en las bases de datos PUBMED y ELSEVIER. Se utilizaron las siguientes palabras clave y/o encabezamientos de temas médicos: “COVID-19” o “Pandemia” y “Cirugía” o “Trauma” o “Ortopedia” o “Emergencia”. Se incluyeron en la revisión todos los artículos disponibles (revisiones, editoriales, estudios epidemiológicos, series de casos, etc.) sobre COVID-19 y áreas quirúrgicas publicados en inglés y español entre diciembre 2019 y junio 2020. Se revisaron todos los artículos en los que el objetivo principal era describir la práctica de la cirugía bajo la pandemia COVID-19 y las adaptaciones de las áreas hospitalarias para pacientes probables con esta patología.
Se cotejaron 14 publicaciones de acceso libre, enmarcadas a través de las acciones de salud de diferentes instituciones a nivel mundial, y de las labores en áreas quirúrgicas, evidenciando la suspensión de intervenciones no prioritarias, conservación de las cirugías de emergencia y aquellas cuya evolución simbolice complicaciones para el paciente. La educación constante en la utilización adecuada de los equipos de protección personal, y la distribución de las acciones de trabajo en situaciones de riesgo ante pacientes con COVID-19 o probables.
En Singapur en el año 2003, durante el desarrollo epidémico del SARS, se realizó una ventajosa elaboración de equipos de trabajo, y se disminuyó la exposición de personal de salud en las áreas quirúrgicas. Fortaleciendo progresivamente su capacidad y resistencia en el manejo de nuevos brotes de enfermedades infecciosas. (2)
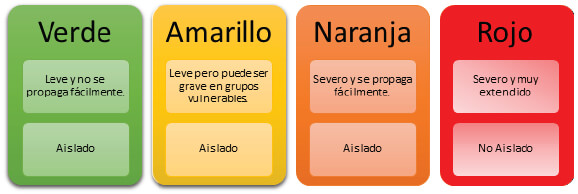
Entre estos equipos, se ha incluido la construcción de nuevas instalaciones de cuarentena y tratamiento médico especialmente diseñadas. Además, diseñaron un sistema de respuesta a brotes denominado DORSCON (Disease Outbreak Response System Condition), el cual es un marco codificado por colores (verde, amarillo, naranja y rojo) que presenta varios niveles de alerta correspondientes a la gravedad y diseminación de la enfermedad.
Actualmente las cirugías se vieron notablemente afectadas por el surgimiento del brote de COVID-19, esto a nivel mundial dio respuestas similares como las realizadas por Singapur, Australia y España, que se convirtieron en rutinas mundiales. Se recomiendan cambios en la práctica clínica en gran medida por 3 principios importantes y generales: (1) urgencia clínica, (2) protección de pacientes y trabajadores de la salud, y (3) conservación de los recursos de atención médica (3, 4, 5).
En el caso de los pacientes que requieren una atención inmediata a su patología quirúrgica, no es diferente del flujo de trabajo de rutina de la especialidad. Esto pertenece en gran medida a los pacientes con traumatismos musculoesqueléticos, y tumores. A estos equipos se les permite seguir operando su cirugía según lo programado. Las cirugías de electiva son pospuestas, para permitir a los hospitales liberar camas para el tratamiento de pacientes con COVID-19 confirmado o sospechoso.
Los casos quirúrgicos que requieren <23 horas de hospitalización también se mantienen. Estos incluyen en gran medida artroscopias (hombro, rodillas y tobillos) y procedimientos simples (procedimientos quirúrgicos de tejidos blandos y retiro de implantes), ya que estos pacientes pueden ser dados de alta convenientemente (reduciendo así el riesgo de COVID nosocomial).
Aquellos procedimientos electivos, no urgentes que requieren >23 horas de hospitalización, son pospuestos o cancelados. Esto afectará predominantemente las artroplastias de rodilla y cadera, y procedimientos de corrección de deformidades (columna y cirugías reconstructivas). Además, como estos casos suelen ser más complejos, puede contribuir una adicional carga para los recursos limitados de atención médica, que ya son estirados para hacer frente a la pandemia en curso.
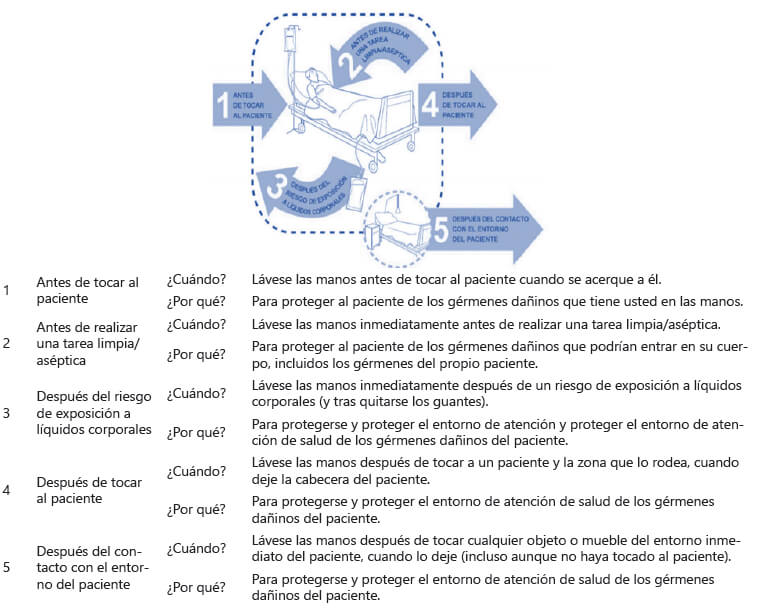
El desenvolvimiento del personal adscrito a actividades en los servicios de Traumatología y Ortopedia: durante la atención del paciente se debe seguir los 5 pasos de higiene de las manos recomendados por la Organización Mundial de la Salud para evitar en lo posible el contacto médico-paciente y así disminuir la transmisión del COVID-19. Cada paciente debe ser atendido con suma prevención y precaución, para evitar cualquier contagio por manipulación inadecuada.
En las áreas de hospitalización se deben tener todas las medidas de bioseguridad adecuadas para la protección personal y de cada paciente, existiendo además educación del personal con respecto al uso adecuado del equipo de protección personal. Debe existir un aseo adecuado y constante en las áreas de hospitalización, e identificar posibles fómites en cada área (bolígrafos, historias médicas, equipos de trabajo, entre otros).
Se recomienda el cierre de las áreas de consulta, se dará preferencia a todo lo relacionado a teletrabajo para evitar el contacto innecesario entre personas. Se recomienda estudiar las historias clínicas de los pacientes y listados de previa cita si es posible, así dividir a las citas en postergable y urgentes, recomendando el uso de terapias alternativas para algunas patologías.
Con respecto a las actuaciones quirúrgicas en la medida de lo posible sucederán en aquellos casos de patología oncológica o aquella que se considere que su demora pudiera tener secuelas permanentes en el paciente.
Cualquier intervención quirúrgica es un procedimiento de altas posibilidades de contaminación, la cirugía ortopédica se caracteriza por el uso de instrumental especial que aumenta la potencial exposición a gotas de líquido biológicos, el uso de fresas, martillos, perforadores manuales o automáticos, se utilizarán de manera restringida y se recomienda seguir una planificación quirúrgica ideada para disminuir al máximo su tiempo de uso. (6)
Además el uso de equipo de protección personal se puede dividir en Circuito estándar: Gorro desechable quirúrgico, Gafas de protección, Mascarilla quirúrgica, Valorar bata impermeable o estándar con delantal, Doble guante, Calza estándar. Caso probable o positivo: Gorro completo, Gafas de protección sin montura, Mascarilla equivalente a N95, FFP2-3, Bata impermeable, Doble guante, Calza de cobertura completa. (7, 8)
En los casos “probables” o con diagnostico positivo para COVID-19 se realizará la intervención siguiendo las pautas recomendadas por la Sociedad de Anestesiología de Canadá en su correspondencia el 1 de marzo del 2020. (9)
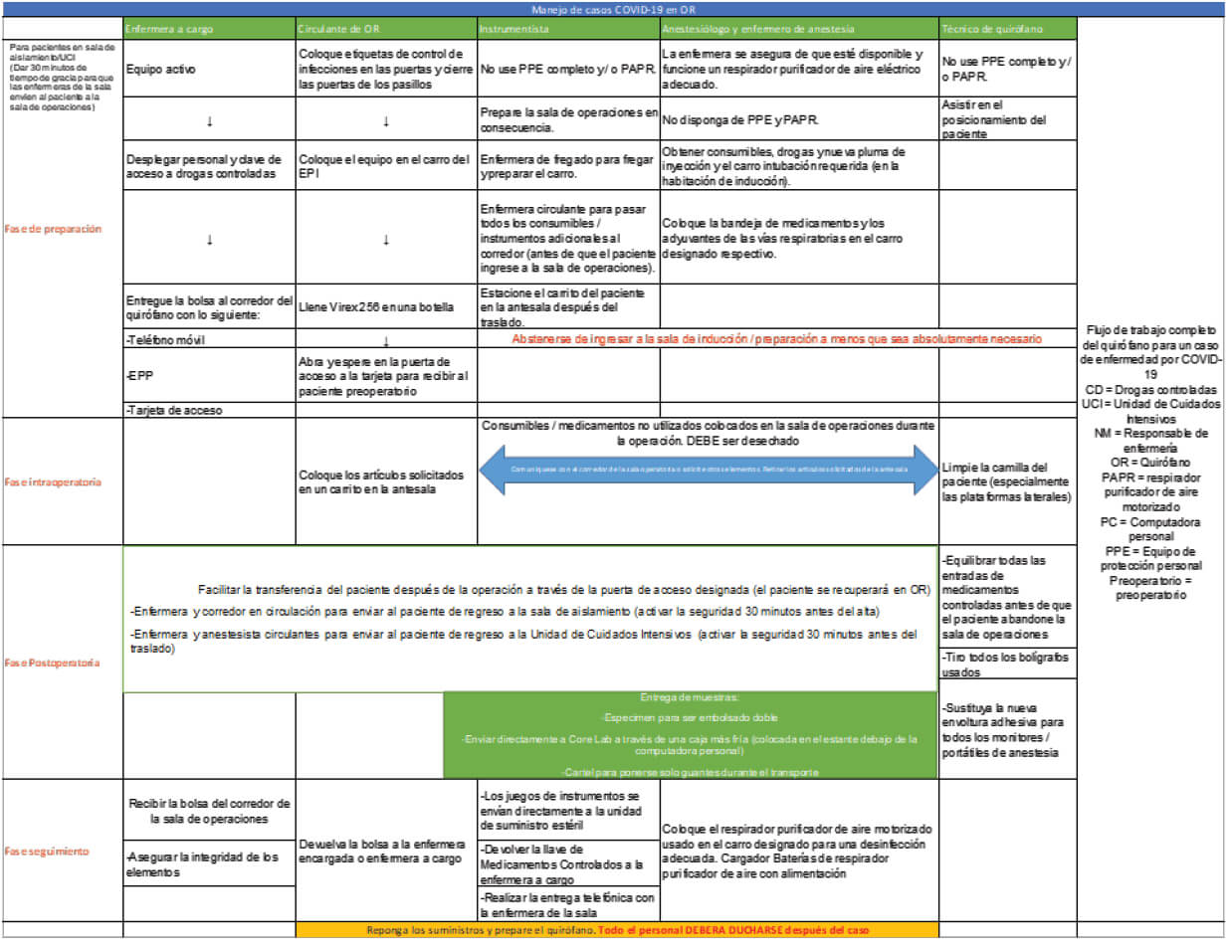
Designando un entorno con presión negativa ubicado en una esquina del centro asistencial y con un acceso separado para todos los casos confirmados o sospechosos de COVID-19, esta sala quirúrgica consta de cinco salas interconectadas, de las cuales solo la sala de entrada y la sala de inducción de anestesia tienen presión negativa. El quirófano, y área preoperatoria y cuartos de cambio, todas tienen presión positiva. Cabe destacar que esta sala quirúrgica debe tener ventilación independiente, lo cual es crucial para minimizar el riesgo a infección.
Solo se utilizará un mismo quirófano y una sola máquina de anestesia para los casos de COVID-19 mientras dure la pandemia. Debe existir una comunicación directa entre los equipos a cargo de los pacientes con COVID-19 (o sospechosos) que tienen que ingresar a esta sala quirúrgica. El personal usará equipo de protección personal completo (PARR por sus siglas en ingles).
Es importante comunicar al personal presente cuando el anestesiólogo inicié la inducción y reversión de la anestesia, para que todo el personal se ubique a 2 metros del paciente. Son preferibles los procedimientos de anestesia regional, pero de ser necesario la anestesia general, se guardarán estos principios. (10)
La vestimenta utilizada durante la intervención se descartará, y procederá a la higiene de las manos al salir de la sala previa. Cualquier PAPR se eliminará fuera de la sala previa. Los pacientes que no requieren atención en la UCI después de la operación se recuperan completamente en el quirófano. Cuando el paciente está listo para el alta, la ruta a la sala de aislamiento o UCI se despeja nuevamente por seguridad.
Se planifica un mínimo de una hora entre los casos para permitir que el personal de quirófano envíe al paciente de vuelta a la sala, realice la descontaminación de todas las superficies. Se debe suponer que todos los artículos no utilizados en la bandeja de medicamentos y el carro de la vía aérea están contaminados y deben ser desechados. Todo el personal tiene que ducharse antes de reanudar sus tareas habituales. Como precaución adicional, después de los casos confirmados de COVID-19, se usará un vaporizador de peróxido de hidrógeno para descontaminar la sala de operaciones. (11)
Como última recomendación, aquellas especialidades y sub-especialidades que no se encuentran expuestas deben estar a disposición de los servicios de salud, y centros asistenciales, como probable última línea de trabajo. Además de su amplio conocimiento, el cual puede ser aprovechado para la elaboración de programas de telemedicina, seminarios vía Web, y publicaciones de revisión en conjunto con los estudiantes, residentes y demás de personal de salud, que no se encuentren expuestos. (12, 13)
A nivel mundial la pandemia de COVID-19 ha abrumado las instancias de salud, viendo incluso en algunos países a las unidades de cuidados intensivos totalmente ocupadas. (14) Es necesaria la elaboración de protocolos de atención quirúrgica ante pacientes COVID-19 o probables, para así disminuir las probabilidades de contagio del personal de salud adscrito a las diferentes instituciones en Venezuela.
Las intervenciones de emergencia seguirán siendo realizadas. Sin embargo, aquellas intervenciones que puedan ser diferidas sin comprometer la salud del paciente deberán ser reprogramadas para la brevedad posible ante las condiciones de la institución a cargo. No debe de ser considerada la intervención oncológica como diferible, y debe programarse manteniendo las indicaciones realizadas para evitar el contagio y la propagación ante alguna alerta COVID-19.
Mantener las actividades de consulta a través de telemedicina o con los medios de protección necesarios en aquellos casos donde se deba realizar de manera personal. Debe ser educado todo el personal de salud en el uso de los equipos de protección personal y los cambios de normativas ante la situación actual, y además se promoverá el uso de redes sociales o teleconferencias con el fin de mantenerlas actividades docentes y difusión de información de salud certificada.