Fecha de recepción: 11 Abril 2020
Fecha de aceptación: 2 Septiembre 2020.
Cuando fracasa el tratamiento conservador en el Estadio I de Disfunción del Tendón Tibial posterior (DTTP), se debe indicar sinovectomía y debridamiento del tendón. En este estudio evaluamos la evolución con 8 años mínimo de seguimiento, de los pacientes con esta patología tratados vía tenoscópica. Este es un estudio retrospectivo de pacientes operados entre el año 2008 y el año 2011. En ese período de tiempo se intervinieron 11 pacientes con esta patología. Sólo 9 de los 11 pacientes operados pudieron ser evaluados. 7 pacientes mejoraron su sintomatología según el VAS y no progresaron a estadio II. En 3 pacientes se evidenció lesión tendinosa durante la tendoscopía y ameritaron reparación a cielo abierto. La sinovectomía tendoscópica del TTP es un procedimiento quirúrgico efectivo para tratar a los pacientes con DTTP Estadio I, rebeldes a tratamiento conservador. Rev Venez Cir Ortop Traumatol, 2021, Vol 53(1): 20-26.
Palabras clave: Tibial posterior, tenoscopía, disfunción, estadio.
When conservative treatment fails for Stage I Posterior Tibial tendon dysfunction (PTTD), synovectomy and tendon debridement is indicated. In this study we evaluate tendoscopic treatment results for this pathology with a minimum of 8 years follow up. This is a retrospective study of patients after tendoscopic surgery performed between 2008 and 2011. 9 of the 11 patients were available for evaluation. 7 improved their symptoms according to VAS scale, and did not progress to stage II. In 3 patients tendon tear was visualized during tendoscopy and needed open repair. PTT tendoscopy is an effective surgical treatment to treat Stage I PTTD, failing to conservative treatment. Rev Venez Cir Ortop Traumatol, 2021, Vol 53(1):20-26.
Key words: Tibial, posterior, tendoscopy, dysfunction, stage.
https://doi.org/10.55137/2021.53.1.003
Autor de correspondencia: Gabriel Khazen, email: [email protected]
Conflictos de interés: No existen conflictos de interés. Este trabajo fue realizado con recursos propios sin subvenciones.
La disfunción del tendón Tibial posterior (DTTP) es una enfermedad que involucra de acuerdo a su evolución, desde tenosinovitis hasta ruptura e insuficiencia del tendón Tibial posterior (TTP), generando la deformidad de pie plano adquirido del adulto en su Estadio avanzado (2,7,11,13,19). El estadio I fue definido por Johnson y Strom (7) como tenosinovitis ó tendinitis, donde la longitud del tendón se mantiene normal, no hay deformidad del retropié y el diagnóstico es básicamente clínico, caracterizado por edema y dolor en la región posterior del maléolo medial, debido al edema en el trayecto del tendón (23) y puede irradiarse distalmente. (4). El tendón tiene una zona hipovascular de 14 mm de longitud, aproximadamente
40 mm proximales a su inserción en el escafoide, y normalmente esta es la zona donde se genera la sintomatología en el paciente.
En el estadio I de DTTP, (7) la fuerza del tendón puede ser normal, y el paciente puede levantarse en punta de pie en el lado afectado, en ocasiones con mucho ó poco dolor en el trayecto del tendón. Esta condición con frecuencia es diagnosticada en forma incorrecta como esguince de tobillo (2) y esto lamentablemente retrasa el diagnóstico correcto, y por ende el tratamiento adecuado, que puede ayudar a mejorar la sintomatología del paciente, y puede detener la evolución de la enfermedad, evitando que progrese al siguiente estadio, y que se desarrolle el pie plano adquirido del adulto.(14) El ultrasonido (US) y la resonancia magnética nuclear (RMN) (20) pueden ayudar a precisar el diagnóstico. Comparando ambos métodos (24), el US demostró ser menos sensitivo que la RMN para esta patología. De rutina solicitamos RMN en pacientes en que sospechamos DTTP estadio I, para precisar y confirmar el diagnóstico (28).
Los pacientes con DTTP en estadio I son tratados primero de manera no quirúrgica, con antiinflamatorios no esteroideos, crioterapia, US local y una tobillera especial que sujeta el medio y retropié (preferiblemente con el PTTD Air lift brace (Aircast)) por 3 a 6 meses (2, 3, 5, 12, 21, 25,26).
Si la sintomatología persiste luego del tratamiento conservador, se ha sugerido realizar debridamiento quirúrgico y sinovectomía del TTP (2,11,12). Mann (10) recomendó tenosinovectomía para lesiones en Estadio I temprano, porque la sinovitis puede invadir el tendón y causar daño ó ruptura en el mismo. Myerson y cols. (1) sugieren considerar tenosinovectomía luego de 3 meses de tratamiento conservador fallido en pacientes con tenosinovitis causada por sobre uso ó causas mecánicas. Se debe considerar tenosinovectomía más temprano (a las 6 semanas) en pacientes con enfermedad seronegativa.
El debridamiento y sinovectomía del TTP puede ser realizado de forma endoscópica, Chow y cols. (17) sugirieron debridamiento endoscópico en DTTP estadio I para evitar problemas en los tejidos blandos, tales como infección, dolor, adherencias y hospitalización prolongada, demostrando que es un procedimiento seguro, y puede alcanzar la misma efectividad que el procedimiento a cielo abierto tradicional.
El objetivo de este estudio es evaluar los resultados en pacientes diagnosticados con DTTP Estadio I, que persistieron con sintomatología dolorosa luego del tratamiento conservador, y que ameritaron tratamiento quirúrgico con sinovectomía endoscópica, con un mínimo de 8 años de seguimiento.
Se realizó un estudio retrospectivo, longitudinal y descriptivo, incluyéndose pacientes de ambos sexos, con diagnóstico de DTTP Estadio I, con evolución tórpida luego de tratamiento conservador, y que ameritaron sinovectomía endoscópica que fueron operados en el Hospital de Clínicas Caracas, entre el año 2008 y 2011. Se estableció un seguimiento mínimo de 8 años. Se excluyeron pacientes con enfermedad autoimmune ó reumatológica seropositiva.
Se evaluó de forma subjetiva a los pacientes con la Visual Analogue Scale (VAS), y de acuerdo con lo referido por el paciente, se calificó el resultado como excelente, bueno, regular ó malo. Se utilizó como método objetivo la escala AOFAS.
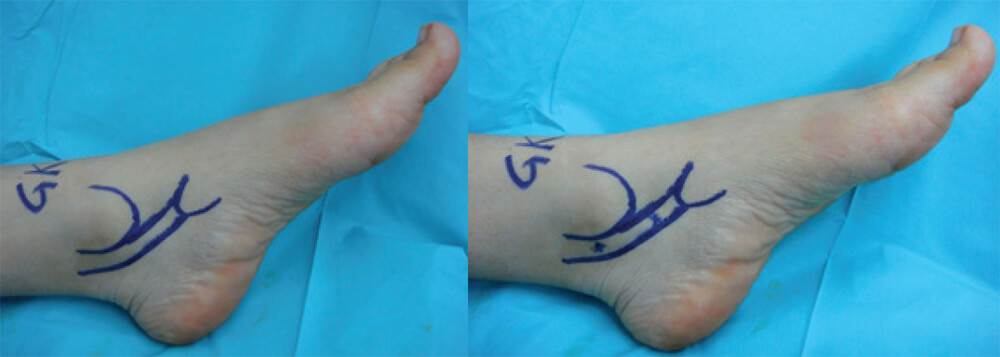
Se realizó la técnica de dos portales descrita por Van Dijk (15,16). El paciente es colocado en posición supina y siempre realizamos el procedimiento bajo isquemia. La operación puede ser realizada bajo anestesia general ó conductiva. Se examina y marca el trayecto del TTP en la piel, utilizando como referencia el maléolo medial y el escafoides (Figura 1). Los dos portales se realizan sobre el tendón, el distal 2 cm proximal a la inserción en el escafoides, y el portal proximal 3 cm posterior y superior al maléolo medial (Figura 2).
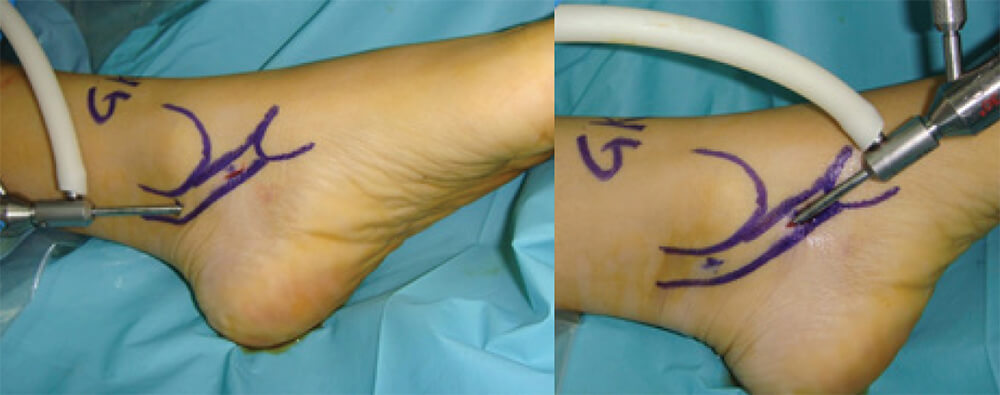
Se realiza la incisión en la piel y se abre la vaina del tendón con bisturí y pinza mosquito respectivamente. Se introduce el artroscopio de 2,7 mm y 30 grados, se inyecta solución salina en la vaina del tendón (Figura 3 y 4). Se visualiza el TTP desde su inserción en el Escafoide hasta 4 cms proximales al portal proximal y se examina con el probador. La sinovectomía se realiza con un shaver de pequeñas articulaciones ó de 3,5 mm. Al concluir se suturan los portales.
Después del procedimiento, el paciente es colocado en un airlift PTTD anklebrace (AIRCAST) por 6 semanas, las primeras 2 semanas con apoyo parcial y luego apoyo completo. Los pacientes permanecen luego con plantillas ortésicas en su calzado regular, protegiendo el retropié en ligero varo con un soporte escafoideo, y una elevación posteromedial en la plantilla, para proteger el tendón.
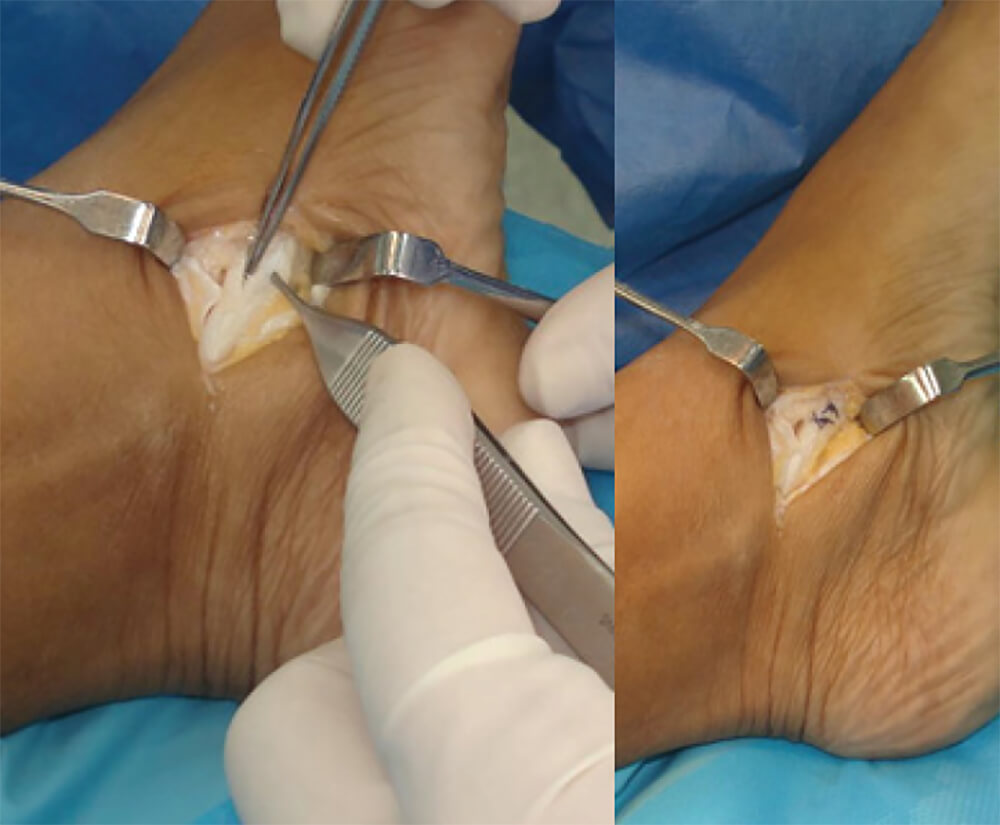
Si se evidencia alguna lesión del TTP durante la tenoscopía (figura 5), la vaina del tendón debe abrirse a través de una incisión de 3 ó 4 cms de longitud y se repara la lesión, resecando la zona enferma y debridando las fisuras del mismo, el defecto se rafia con sutura 2–0 no absorbible (ethibond), la vaina del tendón se deja abierta para evitar fibrosis cicatricial. (Figura 6 y 7).

Después de la reparación del tendón, el paciente se coloca en una bota de marcha sin apoyo por 3 semanas, y luego se autoriza apoyo parcial por 3 semanas más. A las 6 semanas del postoperatorio, se pasa al airlift PTTD anklebrace (AIRCAST) por 6 semanas.
El seguimiento consistió en la evaluación clínica y radiológica, pre y postoperatoria de cada paciente (6 meses, 1 año y 8 años postoperatorio).
Todos los pacientes firmaron el formulario de consentimiento informado de rigor de la institución.
Durante el período descrito se operaron 11 pacientes de los cuales 9 fueron incluidos en este estudio. De ellos, 8 pertenecían al sexo femenino y 1 de sexo masculino; edades comprendidas entre 28 y 56 años, con un promedio de 37 años.
De los nueve (9) pacientes evaluados, siete (7) presentaron mejoría en su sintomatología según el VAS, y no avanzaron a estadio II. En 3 pacientes se evidenció lesión tendinosa durante la tenoscopía y ameritaron reparación a cielo abierto. Dos (2) pacientes evolucionaron a Estadío II y ameritaron reconstrucción del retropié, uno de ellos tenía lesión tendinosa.
La escala AOFAS mejoró de 64 a 96 en promedio, en los pacientes que no evolucionaron a Estadio II.
Un paciente con lesión tendinosa que ameritó reparación a cielo abierto, refirió molestia en la herida operatoria, que mejoró hacia la 8va semana postoperatoria.
Los pacientes de sinovectomía tenoscópica regresaron al trabajo entre la cuarta y sexta semana postoperatoria, y los pacientes tratados por lesión tendinosa regresaron a las 10 semanas postoperatorias.
El estadio I en Disfunción del Tendón Tibial, fue definido por Johnson y Strom como una tenosinovitis ó tendinitis, donde la longitud del tendón permanente inalterada, no hay deformidad del retropié, y el diagnóstico es básicamente clínico, caracterizado por edema y dolor en la región retro maleolar.
El desconocimiento de esta patología impide el diagnóstico precoz, y la mayoría de los pacientes que consultan ó refieren, lo hacen en Estadio II ó III, cuando ya hay deformidad del retropié, y en lugar de un procedimiento simple y mínimamente invasivo, ameritan ahora una reconstrucción completa del retropié. Por esto es importante difundir entre los ortopedistas las herramientas para diagnosticar a tiempo esta patología en fase temprana, y tratar de evitar que progrese la enfermedad.
Los pacientes que logran ser diagnosticados a tiempo de DTTP Estadio I, son tratados inicialmente de manera conservadora con AINES, crioterapia, ultrasonido y colocados en PTTD Airliftbrace (Aircast) por 3 a 6 meses. Si los síntomas persisten, se debe indicar tratamiento quirúrgico para realizar debridamiento y sinovectomía del mismo. En un principio esperábamos aún más de 6 meses para indicar el tratamiento quirúrgico, pero en la actualidad somos un poco más agresivos, si luego de 3 meses de tratamiento conservador el paciente persiste con su sintomatología dolorosa e impotencia funcional, sugerimos la intervención quirúrgica con tenoscopía en ese momento.
Chow et al. (17) no reportaron complicaciones luego de tenoscopía en DTTP Estadio I. Todos sus pacientes evolucionaron sin dolor y buena fuerza del tendón, pudiendo realizar elevación del talón en punta de pié a los 2 meses postoperatorio. Las ventajas de este procedimiento además de una cicatriz cosméticamente más aceptable (sólo 4 pacientes tuvieron cicatriz de 4 cms), los pacientes tuvieron menos dolor y complicaciones, que los pacientes con sinovectomía a cielo abierto. Ninguno de sus pacientes progresó a Estadio II luego de un seguimiento de 4 a 30 meses (17 meses promedio). Los pacientes regresaron al trabajo a las 10 semanas, y al deporte a los 6 meses postoperatorios respectivamente. Todos los pacientes en nuestro estudio, menos dos refirieron mejoría subjetiva (escala de dolor) y objetiva (Escala AOFAS), y no progresaron a Estadio II en 8 años mínimo de seguimiento.
Un paciente insatisfecho en este estudio no tenía lesión ó ruptura del tendón, evolucionado a Estadio II, y ameritó reconstrucción del retropié por esta razón. 3 pacientes tenían lesión del tendón y necesitaron reparación a cielo abierto, sólo 1 de estos 3 pacientes manifestó dolor en herida operatoria, que mejoró a la octava semanas postoperatoria.
Funk et al. (19) en su estudio evaluaron 9 pacientes luego de tenosinovectomía con y sin reparación del tendón por lesión del mismo. Todos sus pacientes presentaron mejoría clínica objetiva y subjetiva. El dolor fue referido como leve ó nulo en 8 de 9 pacientes (89%); 8 pacientes pudieron hacer elevación del talón en punta de pié. En nuestro estudio, 7 de los 9 pacientes evolucionaron satisfactoriamente, libres de dolor y en capacidad de realizar el test de elevación del talón con potencia y sin dolor.
Se concluye que la sinovectomía endoscópica del TTP es un procedimiento quirúrgico mínimamente invasivo y efectivo para tratar a los pacientes con DTTP Estadio I. Tiene la ventaja de menos dolor y complicaciones de partes blandas. Si se aprecia durante la tenoscopía una lesión del tendón, debe repararse con sutura no absorbible a través de una herida de 3 a 4 cms sobre la zona lesionada del tendón.