 ,
Manuel Brito2
,
Manuel Brito2  ,
Eloy Medina3
,
Eloy Medina3  ,
Carolina Madriz4
,
Carolina Madriz4 
Fecha de recepción: 15/10/2022. Fecha de aceptación: 14/04/2023.
Las fracturas supracondíleas en niños se asocian con algunas complicaciones. Su tratamiento estándar es la reducción cerrada y la fijación con alambres en distintas configuraciones. Se realizó un estudio observacional, analítico, prospectivo y longitudinal con pacientes pediátricos que ingresaron con fracturas supracondíleas de húmero tratados quirúrgicamente con alambres de Kirschner con “Técnica Cruzada” en el Hospital Central San Cristóbal enero a junio de 2022. Se incluyeron 30 pacientes. La edad promedio fue 6,3±2,2(3-10) años. La causa más frecuente del traumatismo fue la precipitación de altura en 63,3% de los casos. La posición del codo al momento del accidente fue en extensión en 90%. Todas las fracturas fueron cerradas. El tiempo promedio desde el accidente hasta su atención en emergencia fue de 8,5±13,4(2-72) horas. Los signos clínicos más frecuentes fueron dolor en 100,0%, limitación funcional en 96,7%, aumento de volumen 73,3% y deformidad 50,0%. Según la clasificación AO la más frecuente fue del tipo 13-M/3. 1 III en el 50% de los casos y según Gartland, las tipo IIIA en 53,3%. A las 4 semanas, 100,0% de las fracturas consolidaron, 13,3% presentó valgo y 6,7% varo en la radiografía anteroposterior. Mientras que, en la lateral, 33,3% antecurvatum. La media del ángulo de Baumann fue de 20,27±1,39 grados. La tasa de complicaciones fue de 16,66%, 2(6,7%) casos presentaron neuropraxia y 3(10,0%) granuloma. En conclusión, la Técnica Cruzada es segura en términos de reducción, funcionalidad y tasas de complicaciones en el seguimiento a medio plazo. Rev Venez Cir Ortop Traumatol, 2023, Vol 55(1): 29-37.
Palabras clave: Fracturas Humerales Distales, Fijación Interna de Fracturas, Alambre de Kirschner, Fracturas de Codo, Dispositivos de Fijación Ortopédica.
Nivel de evidencia: 4
Supracondylar fractures in children are associated with some complications. Its standard treatment is closed reduction and fixation with wires in different configurations. An observational, analytical, prospective and longitudinal study was made, with pediatric patients admitted with supracondylar humeral fractures surgically treated with Kirschner wires with the “Cross Technique” at the Hospital Central San Cristóbal from January to June 2022. 30 patients were included. The mean age was 6,3±2,2(3-10) years. The most frequent cause of trauma was high altitude precipitation in 63,3% of the cases. The position of the elbow at the time of the accident was 90% extended. All fractures were closed. The mean time from the accident to emergency care was 8,5±13,4(2-72) hours. The most frequent clinical signs were pain in 100,0%, functional limitation in 96.7%, volume increase in 73,3%, and deformity in 50,0%. According to the AO classification, the most frequent was type 13-M/3. 1 III in 50% of cases and according to Gartland, type IIIA in 53,3%. At 4 weeks, 100,0% of the patients consolidated, 13,3% presented valgus and 6,7% varus on the anteroposterior radiograph. While, on the side, 33,3% antecurvatum. The mean Baumann angle was 20,27 ± 1.39 degrees. The rate of complications was 16,66%, 2 (6,7%) cases presented neuropraxia and 3 (10,0%) granuloma. In conclusion, the Crossover Technique is safe in terms of reduction, functionality, and complication rates in medium-term follow- up. Rev Venez Cir Ortop Traumatol, 2023, Vol 55(1): 29-37.
Key words: Distal Humeral Fractures, Internal Fracture Fixation, Kirschner wire, Elbow Fractures, Orthopedic Fixation Devices
Level of evidence: 4
https://doi.org/10.55137/2023.55.1.002
Autor de correspondencia: Manyer Díaz, email: [email protected]
Conflictos de interés: Este trabajo fue realizado con recursos propios sin subvenciones. Los autores declaran que no existen conflictos de interés.
Las fracturas supracondíleas del húmero representan el 50-60% de todas las fracturas de codo y cerca del 30% de todas las fracturas de miembros superiores en pacientes pediátricos, el mecanismo más frecuente es la caída con el codo en hiperextensión y el antebrazo en pronación, con afectación frecuente de la extremidad dominante (1-5).
La región supracondílea tiene un alto riesgo de fractura debido a la estructura ósea delgada entre la fosa coronoides y el olecranon. Debido a la presencia del nervio cubital y el riesgo de lesión, se debe tener precauciones pre y transoperatoria El trazo de fractura y el desplazamiento, dependerá de la posición del codo y la extremidad al caer (5-7).
Las fracturas por extensión son las más frecuentes, y se producen tras caídas sobre la palma de la mano en dorsiflexión y el codo extendido. Las fracturas por flexión, se producen generalmente por golpes sobre el olécranon con el codo flexionado (5,8).
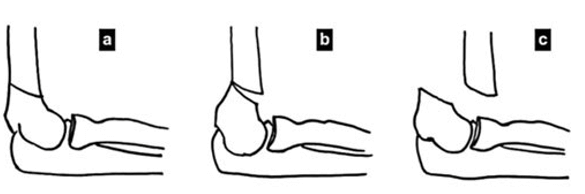
Las fracturas por extensión fueron clasificadas por Gartland en tres tipos según el desplazamiento del fragmento distal (9): Tipo I, fractura no desplazada; Tipo II, fractura angulada, pero que mantiene el contacto con la cortical, y Tipo III, fractura completamente desplazada sin contacto entre las corticales (Figura 1). La clínica del paciente también dependerá del tipo de fractura (4,10).
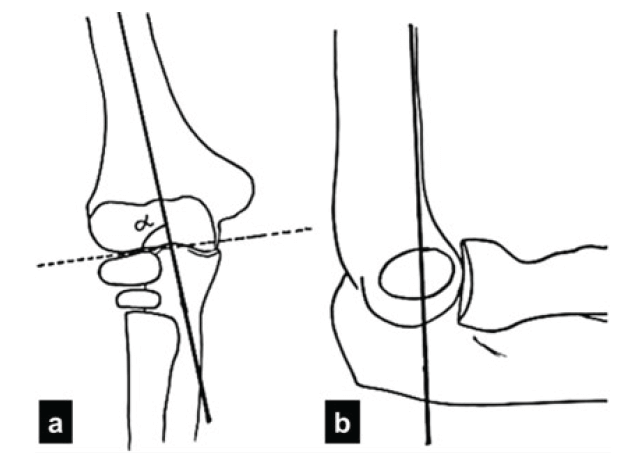
El diagnóstico de una fractura supracondílea es principalmente clínico. La exploración radiológica incluye la proyección anteroposterior y lateral del codo. En la primera, se mide el ángulo de Baumann y el ángulo de acarreo, mientras que la proyección lateral se usa para evaluar la línea humeral anterior y el centro de osificación del cóndilo humeral. (4,8,10-13) (Figura 2).
La Clasificación de Gartland fue modificada por Wilkins en 1984 (9,11,12); subdividiendo las fracturas tipo II, en IIA, cortical posterior intacta con sólo desplazamiento y IIB, cortical posterior intacta con angulación y rotación; y tipo III, según la dirección del desplazamiento, posteromedial IIIA y posterolateral IIIB. En 2006, Leitch y cols (14), introdujeron el Tipo IV, donde existe inestabilidad multidireccional con lesión del periostio, incompetente, que, con el estrés, puede desplazarse hacia la flexión o extensión.
Actualmente, el tratamiento estándar es quirúrgico, mediante reducción cerrada y fijación con alambres de Kirschner, y la reducción abierta está indicada cuando la cerrada no es posible o es fallida (5,6,10,12- 14). Se han descrito y comparado varios tipos de fijación, como la Técnica Cruzada o de “banderillero” y la colocación lateral o de Dorgan, sin que haya estudios concluyentes sobre cuál técnica provee mejor estabilidad y mejores resultados (6,10,13).
La técnica de fijación con dos alambres cruzados, uno medial y otro lateral en dirección caudo-cefálica, proporciona mayor estabilidad biomecánica que la configuración lateral, pero implica un mayor riesgo de lesión iatrogénica del nervio cubital (15,16). Por otro lado, la técnica de Dorgan, minimiza el riesgo de lesión del nervio cubital, pero puede ser menos estable que la cruzada (15-17). Los estudios comparativos de resultados a corto o mediano plazo de ambas técnicas, reportan que las tasas de lesión iatrogénica del nervio son diferentes, pero los resultados clínicos y radiográficos son similares (5,6,10,12,13,15,16).
El riesgo siempre presente de complicaciones tempranas y tardías, como neurovasculares, de consolidación, funcionales, entre otras requieren de manejo y vigilancia adecuados (5-7,11-16).
El objetivo de este estudio es mostrar los resultados del manejo quirúrgico con la Técnica Cruzada en fracturas supracondíleas del húmero en pacientes pediátricos en el Hospital Central de San Cristóbal, Estado Táchira de enero a junio 2022.
Se realizó un estudio descriptivo, observacional, prospectivo y longitudinal. Se incluyeron pacientes con edad entre 3 y 10 años, de ambos sexos, con fractura supracondílea del húmero, agudas, que fueron tratadas quirúrgicamente con técnica cruzada, desde el 01 de enero al 30 de junio de 2022, en el Servicio de Traumatología y Ortopedia del Hospital Dr. Juan Colmenares Pacheco del Hospital Central de San Cristóbal.
Se excluyeron pacientes con edad inferior a 3 años y superior a 10, fracturas crónicas, patológicas, fracturas previas, politraumatizados o polifracturados y aquellos pacientes tratados con otras técnicas quirúrgicas.
Se evaluaron las variables: Sexo, edad, procedencia, etiología, mecanismo de lesión, compromiso de partes blandas (abiertas o cerradas), miembro afectado, clínica, lesión neuro-vascular pre-operatoria, hallazgos radiológicos pre-quirúrgicos, ángulo de Baumann (pre-operatorio), ángulo de acarreo (pre-operatorio), tipo de Fractura según Gartland (9,11,14), tipo de fractura según la clasificación AO/ASIF, tipo de reducción (abierta o cerrada), duración de la cirugía, tiempo promedio de hospitalización, hallazgos radiológicos post-operatorios a la primera y cuarta semana, ángulo de Baumann (postquirúrgico) y ángulo de acarreo (postquirúrgico) en la primera y cuarta semana, resultados funcionales según los criterios de Flynn a las cuatro semanas y complicaciones postquirúrgicas (granuloma en el sitio de inserción del alambre, lesión neurológica, lesión vascular, etc.).
A todo paciente que ingresó y cumplió con los criterios de inclusión, se le realizó una historia clínica y una ficha de recolección de variables. Se obtuvo el consentimiento informado del representante de cada uno de los pacientes. Se obtuvieron estudios radiográficos en sus proyecciones anteroposterior y lateral del codo. Todos los pacientes se inmovilizaron transitoriamente con una férula de yeso colocada en la emergencia con flexión de 20-30° (12). Se solicitaron estudios de laboratorios y se esperó el turno quirúrgico de emergencia. Una vez en quirófano se realizaron intentos de reducción cerrada con anestesia general y con arco en “C”, se utilizó una maniobra consistente en tracción longitudinal y otros movimientos para corregir la longitud, rotación, traslación lateral, medial y angulación (10). Se realizaron no más de
2 intentos cerrados, posterior a lo cual se pasó a la técnica abierta para no injuriar los tejidos blandos. Una vez conseguida la reducción se realiza la hiperflexión del codo para mantener la misma. Luego se realizó la colocación de 2 alambres de Kirchsrner de 1,6mm de diámetro por Técnica Cruzada, 1 de lateral a medial entrando por la epitróclea, y otro de medial a lateral en dirección caudo- cefálica entrando por el epicóndilo (5,12). Se tomaron todas las precauciones necesarias para no lesionar el nervio cubital en la entrada medial. La correcta entrada y posición de los alambres se verificó con imágenes con el arco en “C”. En todo momento se vigiló el llenado capilar distal. Se documentó la presencia de lesión neurológica al momento del ingreso, en el quirófano antes de ser anestesiado y en la sala de recuperación en el post-operatorio.
Se utilizó un cabestrillo en pacientes con fracturas estables en su post-operatorio, y una férula por 1 semana en aquellas inestables. Se obtuvieron imágenes radiológicas en el post-operatorio inmediato y la valoración de los resultados clínicos y radiológicos se realizó en la consulta externa a las 1 y 4 semanas del postoperatorio.
Los datos fueron recolectados en un formulario diseñado para tal fin y vertidos en una base de datos para su análisis. Posteriormente procesados mediante el SPSS para Windows (Statistical Package for the Social Sciences de IBM; Chicago, Illinois) versión 20.0. Las variables cualitativas se presentaron en frecuencias y porcentajes y las variables cuantitativas se les aplicaron medidas de tendencia central y de dispersión (media, mediana y moda). A la asociación de variables se les aplico el chi– cuadrado, con una p ≤ 0,05 considerada como estadísticamente significativo.
Se respetaron y cumplieron todas las normas de bioética contempladas en la Ley del Ejercicio de la Medicina y Código de Deontología Médica vigentes, al igual que aquellas contempladas en las normas de FONACIT. Se garantizó la confidencialidad de la identidad del paciente y los datos obtenidos de cada uno. Se garantizó de igual forma, que la manipulación de toda la información obtenida sería únicamente por los investigadores. Todos los representantes de los pacientes o personas vinculadas de hecho, firmaron un formato de consentimiento informado. Se obtuvo el permiso del Comité de Ética del Hospital Central de San Cristóbal, así como de la Sub-Dirección de Docencia e Investigación y de la Jefatura del Servicio de Traumatología y Ortopedia.
Se incluyeron 30 pacientes, 53,5% de sexo masculino, la edad promedio fue 6,3±2,2 (3-10) años. En pacientes masculinos la edad promedio fue 6,9±2,1(4-10) años y en femeninos 5,5±2,2(3-10) años. 20,0% de los pacientes procedían del área metropolitana de la ciudad de San Cristóbal, 13,3% de la población de Capacho, 10% de El Piñal, 6,7% de las Poblaciones de San Josesito, Tucapé y Santa Bárbara, y el resto de otras comunidades extra-urbanas dentro del área de influencia del Hospital Central de San Cristóbal.
La etiología más frecuente del traumatismo fue la precipitación desde 1 metro de altura en 19(63,3%) casos, 9(30,0%) caída simple, 1(3,33%) precipitación desde dos metros o más de altura y “no especifica” en 1(3,33%) caso. En 27(90,00%) casos la posición del codo fue en extensión al momento del traumatismo y 3(10,00%) flexión. Todas las fracturas (100,0%) fueron cerradas. Con respecto al lado afectado, hubo igual número de casos derechos e izquierdos con 15(50,0%) cada uno.
Las manifestaciones clínicas al momento del ingreso fueron, en 30(100,0%) casos dolor, 29(96,7%) limitación funcional, 22(73,3%) aumento de volumen, 15(50%) deformidad y en 4(13,3%) inestabilidad. Ningún paciente presentó lesión neurológica o vascular al momento de su ingreso o pre-operatoria.
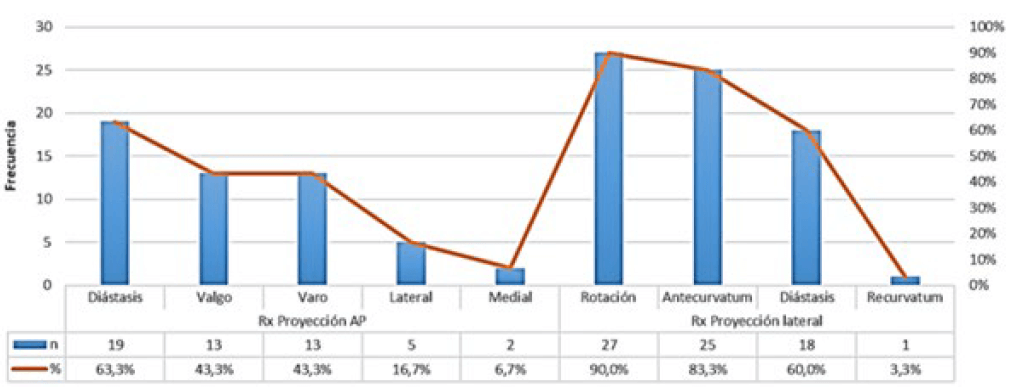
Con respecto a los hallazgos radiológicos preoperatorios, en la proyección anteroposterior del codo, 19(63,3%) pacientes presentaron desplazamiento de tipo diástasis en el foco de fractura, 13(43,3%) en valgo y 13(43,3%) en varo. En la proyección lateral, 27(90,0%) presentaron rotación en el foco de fractura, 15(83,3%) antecurvatum, 18(60,0%) diástasis y 1(3,3%) recurvatum (Gráfico 1).
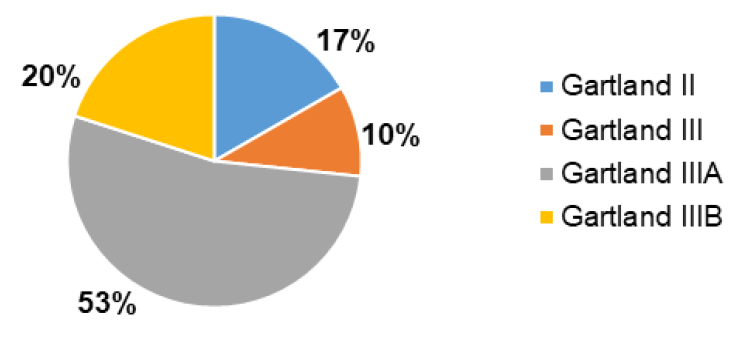
Según la Clasificación de Gartland (9,11,14), las más frecuentes fueron las Tipo IIIA en19(63,3%) casos (Figura 1). Mientras que según la Clasificación AO/ASIF, los tipos de fractura más frecuentes fueron las 13-M/3.1 III en 15(50,00%) casos, 13-M/3.1 II 14(46,7%) y 13-M/3.1 IV 1(3,3%).
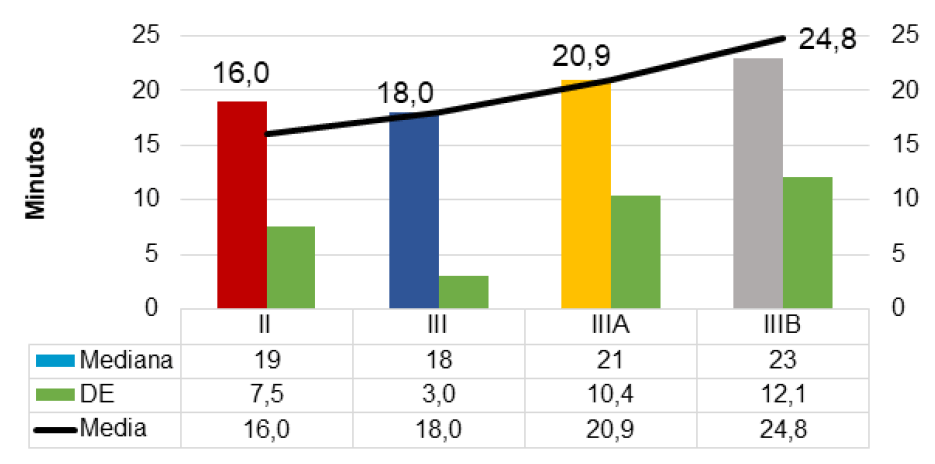
En 27(90,0%) casos la reducción de la fractura fue cerrada y en un 3(10,0%) abierta. El tiempo promedio de duración de la cirugía fue 20,6±9,9(5-44) minutos. Las fracturas Tipo II, según Gartland, tuvieron un tiempo promedio de cirugía de 16,0±7,5(5-24) minutos, mientras que las tipo IIIB tuvieron un tiempo de cirugía promedio de 24,8±12,1(13- 41) minutos (Gráfico 3).
El tiempo promedio de hospitalización fue 46,4±14,7(24-76) horas.
Con respecto a los resultados radiológicos, en la primera semana, en la radiografía anteroposterior del codo, 6(20,0%) presentaron valgo, 1(3,3%) varo y 23(76,7%) normal; mientras que, en la radiografía lateral, 12(40,0%) antecurvatum y 18(60,0%) normal. El promedio del Ángulo de Baumann fue 20,50±1,17(18-23) grados, del ángulo de acarreo 68,67±0,96(67-72) grados y del ángulo de la paleta humeral 43,47±1,01(41- 45) grados. Se retiraron los cabestrillos en los pacientes a los que se les había indicado y se mantuvo las férulas en los pacientes en los que se hizo lo propio.
A las 4 semanas, en la radiografía anteroposterior del codo, 4(13,3%) presentaron valgo, 2(6,7%) varo y 24(80,0%) normal; en la radiografía lateral 10(33,3%) antecurvatum y 20(66,7%) normal. El promedio del Ángulo de Baumann fue 20,53±1,07(18-22) grados, del ángulo de acarreo 68,8±0,85(67-70) grados y del ángulo de la paleta humeral 43,57±1,17(40- 45) grados. 30(100,0%) presentaron signos de consolidación ósea. A todos los pacientes se les retiraron los alambres de Kirschner y a todos se les retiró la férula.
Con respecto a los resultados clínicos, según los Criterios de Flynn, a las 4 semanas, 3(10%) presentaron resultados excelentes, 25(83,3%) buenos y 2(6,7%) regulares. Ningún paciente presentó resultados insatisfactorios.
La tasa de complicaciones fue de 16,66%. 2(6,7%) pacientes presentaron neuropraxia y 3(10,0%) granuloma en el sitio de entrada de los alambres. La neuropraxia había desaparecido espontáneamente para las 12 semanas del post-operatorio. A los pacientes con granuloma se le indicó tratamiento tópico, recomendaciones y antibióticoterapia vía oral y tuvieron remisión de la misma tras el retiro de los alambres.
Con respecto a las complicaciones, en el post operatorio inmediato 4(13,3%) casos Ninguno de los pacientes presentó lesión vascular.
En nuestro estudio encontramos mayor prevalencia de pacientes del sexo masculino con edad promedio de 6,3±2,2 años lo cual concuerda con otros estudios publicados (4,6). Con respecto a la etiología, nuestro estudio coincide con Holt y cols (4) y Catena y cols (5), en que el mecanismo más frecuente es la caída con el brazo en extensión.
Según la clasificación de Gartland, en nuestro estudio, el tipo III fue el más frecuente en 53,3% de los casos, lo cual concuerda con lo publicado por Mangwani (7).
100% de las fracturas fueron cerradas, lo cual difiere de lo reportado por Holt y cols (4) que reportó 11,4% de fracturas abiertas.
En nuestro estudio 90% de los casos fueron resueltos mediante reducción cerrada y sólo 10% a través de reducción abierta luego de 2 intentos fallidos, tal y como lo recomienda la literatura (12,13).
Según los criterios de Flynn, los resultados fueron excelentes en 3 (10%) pacientes, buenos en 25 (83,3%) y regulares en 2 (6,7%) y ninguno presentó resultados insatisfactorios.
Se encontraron diferencias estadísticamente significativas entre la magnitud de la variación de los ángulos: Flexión pasiva del codo, Extensión pasiva del codo, Pronación pasiva del antebrazo, Supinación pasiva del antebrazo, Flexión activa del codo, Extensión activa del codo, Pronación activa del antebrazo y Supinación activa del antebrazo de la paleta durante el Transoperatorio vs versus el postoperatorio, a la semana y a las 4 semanas. En todos los casos en el último control a las 8 semanas, los grados se encontraron concentrados alrededor de sus valores normales en 100,0% de los pacientes
Con respecto a las complicaciones, a las 4 semanas del postoperatorio, un 6,7% de los casos presentaron neuropraxia, lo cual concuerda con lo reportado por Eguia y col (6), Brubacher y col (12) y Shenoy y col (13), inferior a lo reportado por Mangwani y cols (7) y superior a lo reportado por Catena y cols (5); y 10% granulomas, lo cual concuerda con lo reportado en otros estudios (12,13). No se presentaron complicaciones como lesiones vasculares o síndrome compartimental.
Si bien el tratamiento conservador está recomendado para las fracturas Gartland tipo I, el tratamiento quirúrgico, con reducción cerrada y osteodesis con alambres de kirschner es el gold estándar del manejo en aquellas fracturas desplazadas, grado II, III y
IV. Aunque a largo plazo no existe diferencias entre la colocación medial o lateral de los alambres en términos radiológicos y funcionales (6,10,12,13), algunos estudios reportan el riesgo de lesión del nervio cubital cuando se realiza la colocación por técnica cruzada (5), por lo que es importante tener las precauciones suficientes para evitar dichas lesiones y realizar la técnica quirúrgica de forma impecable y bien documentada. En lo que sí existe diferencia reportada en la literatura, es en la estabilidad que proporcionan los montajes cruzados de los alambres, bien sea por técnica cruzada o de Dorgan, comparado con aquellas en que sólo se realiza colocación divergente por uno u otro lado (10,12,13).
Las fracturas supracondíleas de húmero son un problema común en la población pediátrica y los traumatólogos tienen que manejar estas fracturas teniendo en cuenta las importantes complicaciones inmediatas, mediatas y tardías, neuro-vasculares y funcionales, relacionadas con estas lesiones. Tener en cuenta el riesgo de lesión del nervio cubital es fundamental en la técnica cruzada utilizada en nuestra serie. El uso del criterio y manejo apropiado es fundamental para la evolución clínica satisfactoria.